Aanpak van scabiës in de extramurale setting
Bijlage bij de LCI-richtlijn Scabiës
Inleiding
Deze bijlage is geschreven voor de coördinatoren van de aanpak van schurft, ook wel scabiës genoemd, binnen de extramurale setting. Onder extramurale setting wordt de zorg buiten de muren van instellingen verstaan. Denk aan opvang voor asielzoekers, dak- en thuislozenvoorzieningen, justitiële inrichtingen en kinderopvang. Dit document helpt om de juiste stappen te nemen wanneer u te maken heeft met één of meer cliënten en/of medewerkers met scabiës. Lees dit gehele document eerst door voordat u stap voor stap te werk gaat.
De GGD wordt regelmatig gebeld bij één of meerdere gevallen van scabiës in de extramurale setting. De GGD adviseert over de te nemen maatregelen en kan deel uit maken van het uitbraakteam en/of meelezen met de notulen.
In deze bijlage wordt gesproken over een uitbraak. Hierbij kan ook één cliënt en/of medewerker met scabiës bedoeld worden. Vaak is het dan al nodig om een grote groep cliënten of medewerkers preventief te behandelen om verspreiding te voorkomen.
Doelen van deze bijlage:
- De uitbraak planmatig aanpakken zodat de juiste personen behandeld worden en verdere verspreiding van scabiës voorkomen wordt.
- De regie houden in deze potentiële crisissituatie voor uw organisatie.
- U wegwijs maken in de beschikbare informatie.
Deze bijlage is ingedeeld in chronologische stappen:
- Verifiëren van diagnose bij personen met klachten
- Samenstellen van uitbraakteam; bespreken van taakverdeling
- Informeren van betrokkenen
- Maatregelen om verspreiding tegen te gaan
- Inventariseren van contacten
- Vaststellen van de behandelgroep
- Planning/voorbereiding van behandeling
- Uitvoeren van de behandeling en hygiënevoorschriften
- Evalueren en verslaglegging
- Nazorg en nacontrole
- Wat te doen als scabiës terugkomt
Overzicht documentatie
In deze bijlage zal zo min mogelijk herhaald worden wat elders goed beschreven staat. Daarom wordt regelmatig verwezen naar andere documenten; zie onderstaande tabel voor een overzicht van alle genoemde documenten.
Het eerstgenoemde item, de checklist voor scabiësuitbraak, is essentieel als werkdocument naast deze bijlage.
| Titel | Toelichting | Doelgroep |
|---|---|---|
| Checklist voor scabiësuitbraak (bijlage van de LCI-richtlijn Scabiës) |
Bedoeld om alle zaken waar mogelijk afspraken over gemaakt moeten worden systematisch te bespreken en vast te leggen. De checklist volgt de stappen van deze bijlage. | Uitbraakteam |
| Folder Scabiës in uw zorginstelling | U wordt geconfronteerd met een of meer gevallen van scabiës in uw instelling. Wat komt er op u af? Hoe kunt u dit vanaf het begin helder aanpakken? Is dit inderdaad een uitbraak? Waar vindt u bruikbare informatie en ondersteuning? Deze folder helpt u op gang. NB. Deze folder is specifiek gericht op zorginstellingen, maar gebruik in een extramurale setting kan ook. |
Manager of arts in zorginstelling met mogelijke scabiës uitbraak |
| Folder Schurft aanpakken. Behandel samen en precies | Korte informatie, behandelvoorschrift en maatregelen voor de privé-situatie. | Algemeen publiek |
| Brochure over schurft | Uitgebreide informatie in de vorm van vragen & antwoorden. | Uitbraakteam en geïnteresseerden |
| Factsheet Wat is Scabiës crustosa? | Informatie voor niet-medisch geschoolde personen over dit vergevorderde stadium van scabiës waarbij extreem veel mijten aanwezig zijn, en de uitgebreide maatregelen die dan nodig zijn. | Algemeen publiek |
| LCI-richtlijn Scabiës | Dit is de professionele standaard voor de behandeling en bestrijding. Alle documenten in dit overzicht zijn hiervan afgeleid. | Medisch geschoolde professionals infectieziekte-bestrijding |
| Behandeling en hygiënevoorschriften bij personen met scabiës en hun contacten (Bijlage van de LCI-richtlijn Scabiës) | Deze bijlage gaat in op de keuze en toepassing van scabicide middelen en de hygiënevoorschriften. | Medische professionals |
| Hulpdocumenten |
A. Informatiebrief voor betrokkenen B. Persbericht C. Inventarisatie van scabiës D. Anamnese voor medicatieverstrekking |
Uitbraakteam |
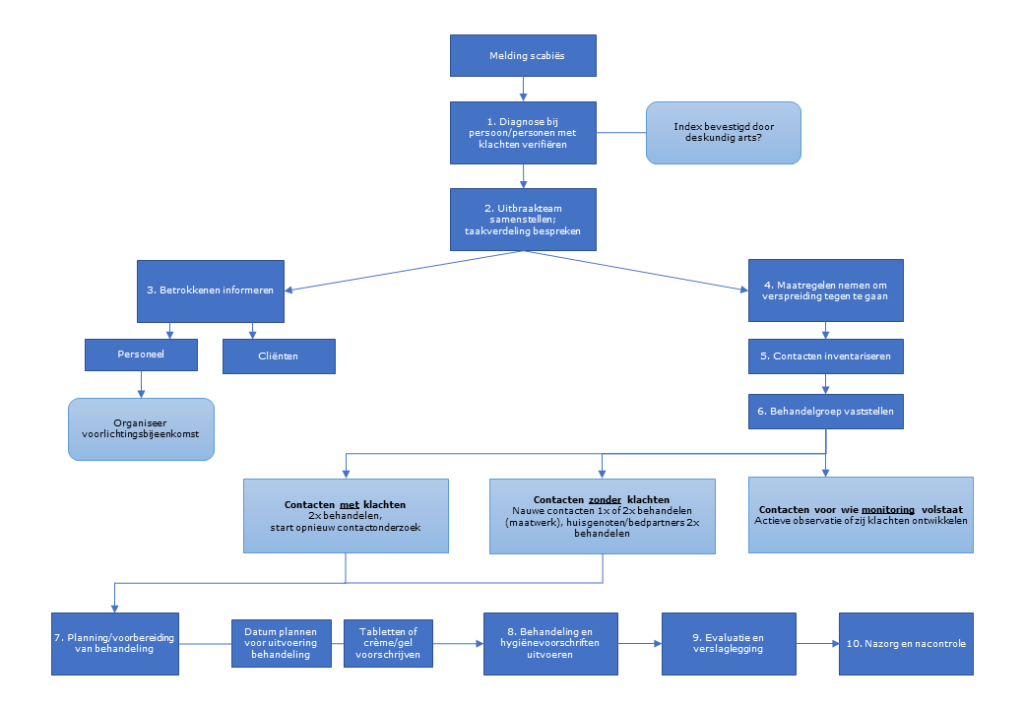
Stroomschema aanpak scabiës in de extramurale setting. Klik voor vergroting.
Stappenplan aanpak scabiës in de extramurale setting
U bent geconfronteerd met één of meer scabiësgevallen in de extramurale setting, dit kunnen zowel medewerkers als cliënten zijn.
Om de scabiës te bestrijden kan een grote logistieke operatie nodig zijn, waarbij een groep cliënten en/of medewerkers tegelijkertijd behandeld moet worden. Deze gezamenlijke behandeling is nodig om te voorkomen dat mensen elkaar opnieuw besmetten, het zogenaamde pingpongeffect.
De folder Scabiës in uw zorginstelling geeft u basis informatie over scabiës, het team dat u nodig heeft en de organisatie van de acties. Deze folder is specifiek gericht op zorginstellingen, maar gebruik in een extramurale setting kan ook.
Hieronder volgt per stap wat te doen bij de belangrijkste aandachtspunten.
1. Verifiëren van diagnose bij personen met klachten
Het eerste geval van scabiës, dat de bron lijkt te zijn, noemen we de index. Zorg dat snel duidelijk wordt of dit een verdacht geval of bevestigd geval van scabiës is.
- Een verdacht geval heeft klachten die op scabiës duiden (‘klinisch beeld’).
- Bij een bevestigd geval is de besmetting diagnostisch bevestigd (bijvoorbeeld via dermatoscopie, microscopie of een PCR-test).
Streef altijd naar het aantonen van de scabiësmijt. Dit betekent dat de index naar een arts moet die de diagnose scabiës kan bevestigen De GGD kan hierbij ondersteuning bieden; sommige GGD’en doen zelf scabiës-diagnostiek, sommige GGD’en hebben verwijsafspraken voor diagnostiek.
Scabiës crustosa (ook scabiës norvegica genoemd)
Regelmatig komt men binnen de extramurale setting een persoon met scabiës crustosa pas op het spoor nadat medewerkers zich met scabiës melden.
Een persoon met scabiës crustosa dient door een dermatoloog behandeld te worden. De uitbraakbestrijding is erg omvangrijk.
Zie ook de factsheet Wat is Scabiës crustosa alsmede de bijlagen onder ‘Zorg’, waarbij scabiës crustosa uitgebreider aan bod komt.
2. Samenstellen uitbraakteam; bespreken van taakverdeling
Managers realiseren zich vaak niet wat de impact van scabiës kan zijn voor hun organisatie. Het is belangrijk om zo snel mogelijk met de juiste mensen om de tafel te gaan. Denk bijvoorbeeld aan een manager, communicatiemedewerker, verantwoordelijk verpleegkundige en (bedrijfs)arts. Ook de GGD sluit aan of leest mee met de notulen die worden opgesteld.
Het is essentieel dat de manager met beslissingsbevoegdheid over personeel en financiën deelneemt aan dit team. Betrek ook vroegtijdig de bedrijfsarts en/of huisarts. Maak afspraken over de taakverdeling en over de manier waarop u gaat samenwerken en communiceren.
Stel vast wie de coördinator in uw organisatie is. De ervaring leert dat het essentieel is om tijdens een scabiës uitbraak binnen de extramurale setting zo snel mogelijk vast te stellen wie de uitbraak coördineert. Er zijn veel taken uit te voeren waar tijd voor nodig is naast de dagelijkse werkzaamheden die gewoon doorgaan.
U kunt denken aan taken als:
- Overzicht houden over de uitbraak;
- taken uitvoeren en realiseren;
- waarborgen dat de aanpak goed verloopt;
- communicatie intern en extern;
- aanspreekpunt voor de GGD en onderhouden van het contact met de GGD.
Dit betekent niet dat de coördinator alle taken zelf moet uitvoeren maar wel kan coördineren en delegeren waar nodig.
3. Informeren van betrokkenen
Tijdige en juiste informatie voorkomt onrust en draagt bij aan een positieve sfeer. Er komt veel werk op uw organisatie af en u zult er met elkaar de schouders onder moeten zetten. Informeer de betrokkenen zo snel mogelijk en houd hen regelmatig op de hoogte van verdere acties en de stand van zaken.
Maak gebruik van het informatiemateriaal van het RIVM en vul dit aan met specifieke gegevens en instructies voor uw situatie. Organiseer eventueel een voorlichtingsbijeenkomst
De GGD heeft veel ervaring met publieksinformatie over infectieziekten, vraag altijd feedback op uw berichtgeving. Publieksvragen komen vaak bij de GGD terecht. Stem ook af met de GGD wie welke doelgroep benadert en te woord staat.
In de checklist vindt u een opsomming van verschillende doelgroepen en mogelijke kernboodschappen. Bepaal uw beleid ten opzichte van pers en sociale media.
Zie de hulpdocumenten bij een scabiësuitbraak. Hulpdocument A is een voorbeeld van een informatiebrief die u aan kunt passen naar uw situatie. Hulpdocument B is een voorbeeld persbericht.
4. Maatregelen om verspreiding tegen te gaan
De voorbereiding van een grote behandelactie neemt enige tijd in beslag – twee weken is realistisch.
In de tussentijd kunt u maatregelen nemen om verdere besmetting te beperken.
Alle geïdentificeerde personen met scabiës worden zo snel mogelijk voor de eerste keer behandeld, zodat de besmettelijkheid grotendeels stopt en verspreiding zoveel mogelijk tegen gegaan wordt. Deze personen doen óók mee aan de groepsbehandeling. Dit betekent dat zij meerdere keren kunnen worden behandeld. Zorg ervoor dat er tussen de behandelingen minimaal 7, maximaal 10 dagen zitten.
Een gezamenlijke behandelactie is nodig om voortgaande verspreiding te voorkomen.
Inzet van persoonlijke beschermingsmiddelen
Persoonlijke beschermingsmiddelen (PBM) zijn ter preventie van overdracht van een werknemer met scabiës naar diens omgeving (of andersom):
- disposable schorten met lange mouwen.
- disposable handschoenen
- bovenstaande na éénmalig gebruik weggooien en vervolgens handen wassen.
Twaalf uur na de eerste behandeling kunnen de eigen werkzaamheden weer worden hervat. Uiteraard onder voorwaarde dat de tweede behandeling op dag acht ook correct wordt uitgevoerd. Normaliter kan een zorgmedewerker (risicoloper) twaalf uur na een eerste adequate behandeling van personen met een gewone scabiës de patiëntenzorg uitoefenen zonder PBM.
Er zijn enkele situaties waarin wel wordt geadviseerd PBM te dragen door zorgmedewerkers tijdens de patiëntenzorg:
- In woon- en verblijfsvoorzieningen waar een uitbraak gaande is (meerdere gevallen van scabiës): PBM-gebruik tot 12 uur na de tweede behandeling van personen met scabiës.
- Indien de zorgmedewerker zelf scabiës heeft en werkt met kwetsbare patiënten (zie verhoogde kans op ernstig beloop): PBM-gebruik tot 12 uur na de 2e behandeling van personen met scabiës en hun contacten.
- Indien het om een persoon gaat met scabiës crustosa: PBM-gebruik door zorgmedewerkers tot het moment dat door een dermatoloog is vastgesteld dat er geen sprake meer is van scabiës crustosa.
Zie voor meer informatie ook de LCI-richtlijn Scabiës.
Scabiës crustosa
De personen met scabiës crustosa dienen geïsoleerd verzorgd te worden in PBM, totdat zij scabiësvrij verklaard zijn door een dermatoloog. Hiervoor zijn vaak meer dan twee behandelingen nodig. Zie de factsheet Wat is Scabiës crustosa? en de bijlage Behandeling en hygiënevoorschriften. Ook hygiënevoorschriften dienen met PBM uitgevoerd te worden.
5. Inventariseren van contacten
U inventariseert eerst degenen die langdurig of frequent direct huid-huidcontact hebben (gehad) met de index door verzorgende handelingen, knuffelen of als bedpartners. In normaal collegiaal contact, inclusief een hand geven, wordt gewone scabiës niet overgedragen.
Daarbij is van belang hoe lang de index besmettelijk geweest kan zijn. Houd rekening met de periode dat de persoon met scabiës klachten had, vermeerderd met de incubatieperiode, van maximaal 6 weken. Iemand kan vanaf 1-2 weken na besmetting de schurftmijt verder verspreiden (zie LCI-richtlijn Scabiës). Vraag hierbij advies aan de GGD.
Scabiës crustosa
De inventarisatie van personen met klachten omvat bij een scabiës crustosa iedereen die in dezelfde ruimte geweest is als de index.
Ook hier geldt; vraag hulp aan de GGD om mee te denken over de aanpak van de inventarisatie. Soms kan een deskundige alle personen met klachten op uw locatie beoordelen. Vaak schrijven huisartsen, afgaande op het verhaal, voor de zekerheid een behandeling voor, terwijl de diagnose niet zeker is. Het is daarom zinvol om ook hen te informeren met een brief, die u aan de betrokkenen meegeeft.
Document C van de hulpdocumenten helpt om de personen met klachten systematisch te inventariseren.
6. Vaststellen van de te behandelen groep
Iedere situatie is een unieke mix van keuzes over behandelgroepen, er zijn drie opties:
- Personen die zich minimaal twee maal dienen te behandelen; dit zijn de personen met klachten die op een scabiësinfectie duiden, en de huisgenoten en seksuele contacten van de index. Bij klachten die wijzen op een scabiës infectie dient diagnostiek plaats te vinden. Indien scabiës wordt bevestigd dan wordt deze persoon index en dienen contacten geïnformeerd en behandeld te worden. De GGD informeert u als hier uitzonderingen op zijn.
- Personen die zich één keer behandelen, zij behandelen zich in de collectieve behandelactie.
- Personen voor wie monitoring volstaat – actieve observatie of zij klachten ontwikkelen. Zij hebben zo weinig risico gelopen dat zij niet bij voorbaat behandeld hoeven te worden.
Maak concreet wat er van elk van deze betrokken groepen verwacht wordt.
Sommigen zullen overbezorgd reageren, anderen hebben weerstand tegen de behandeling. Spreek voor beide reacties af wat uw beleid is. Organiseer eventueel een voorlichtingsbijeenkomst.
Er kunnen privacygevoelige kwesties rondom seksuele partners spelen of mogelijke zwangerschap. Schep hier ruimte voor, door een vertrouwenspersoon beschikbaar te houden.
7. Planning/voorbereiding van behandeling
Neem de tijd om de gezamenlijke actie voor te bereiden; in de checklist staan veel aandachtspunten.
De twee grote activiteiten zijn:
- het voorschrijven van de tabletten of crème/gel
- de uitvoering van de behandeling en de hygiënevoorschriften
Werk voor deze taken een draaiboek uit. Een voorbeeld van een kort draaiboek is hieronder beschreven.
De infectie is gerelateerd aan de instelling/organisatie. Het is dan ook aan de organisatie om zowel de kosten als het beschikbaar stellen van de medicatie te organiseren. De GGD kan u hierin adviseren samen met de bedrijfsarts die mogelijk een rol kan vervullen in het voorschrijven aan medewerkers.
Er moeten scabicide middelen voorgeschreven worden aan een grote groep mensen waarvan de verdere gezondheidssituatie niet in beeld is. Document C van de hulpdocumenten biedt een anamnese die u de betrokkenen zelf in kunt laten vullen. Zie bijlage Behandeling, inclusief middelen en (contra-)indicaties voor de verschillende middelen.
Hieronder volgt een kort draaiboek voor de gezamenlijke behandelactie met ivermectine.
Dag 1, ochtend (bijv. maandag)
- Voor 3 dagen schone kleding, handdoeken en beddengoed uit de kast halen.
- De kast daarna afsluiten.
- Tot na het douchen op dag 4 niet meer in de kledingkast komen!
- Alle kleding die vanaf nu in de was moet, in vuilniszak bewaren.
Denk ook bij kinderopvang aan de verkleedkleren, knuffels, verschoningsmatjes/hoezen, in andere instellingen ook specifiek aan gebruikte handdoeken en theedoeken bijvoorbeeld.
Dag 3 (bijv. woensdag)
- Overdag ontvangen alle betrokkenen de tabletten.
- Na het avondeten eten zij niets meer.
- 2 uur na de avondmaaltijd de tabletten innemen
- Na het innemen van de tabletten 2 uur niet eten of drinken (wel water).
Dag 4, ochtend (bijv. donderdag)
Opstaan
- Hoeslaken, kussensloop en dekbed overtrek van het bed halen en dit in vuilniszak doen.
- Alle kleding (ook de pyjama) gedragen vanaf (dag 1, datum) in vuilniszakken doen
- Douchen (bij gebruik van permetrine)
- Doe de handdoek die gebruikt is voor het douchen ook in de plastic waszak.
- Wassen; draag plastic wegwerp handschoenen. Doe daarmee de was in de wasmachine en kies een normaal programma op minimaal 60 graden.
- Kleding die niet op 60 graden gewassen mag worden moet 72 uur in een dichte vuilniszak bewaard worden bij kamertemperatuur (dus niet buiten of in een kelder).
- Stofzuig alle materialen van stof die niet in de was of in een vuilniszak kunnen. Denk aal stoffen banken, vloerkleed, vloerbedekking, hondenmand.
- Schone kleren uit de kast aantrekken.
De medewerkers die zichzelf moeten behandelen, dienen deze zelfde maatregelen thuis toe te passen. Zie ook de folder Schurft? Behandel samen en precies en de stappenplan behandeling met permetrine en met ivermectine.
Bij een grote behandelactie moeten alle cliënten en medewerkers gelijktijdig behandeld worden. Indien dit niet haalbaar blijkt kunt u overwegen om de cliënten niet tegelijk te behandelen. Dit kunt u doen omdat de cliënten elkaar onderling niet kunnen besmetten. Uiteraard moeten de medewerkers dan wel beschermende maatregelen treffen bij de nog niet behandelde cliënten, om verspreiding naar anderen te voorkomen.
Als u hiervoor kiest dan is een juiste coördinatie extra belangrijk.
8. Uitvoeren van de behandeling en hygiënemaatregelen
De uitvoering van de acties staat of valt met uw voorbereiding. De draaiboeken zijn leidend maar zorg dat er ook mensen beschikbaar zijn voor ad hoc zaken die op de dag zelf naar voren komen. Stimuleer een sfeer van saamhorigheid en zorg dat de werkwijze duidelijk is.
Realiseer u dat scabiës nare klachten geeft, de jeuk is uitputtend, mensen slapen er slecht van. Na de behandeling, ook wanneer deze succesvol is, wordt de jeuk vaak erger en kan nog weken aanhouden!
9. Evalueren en verslaglegging
Evaluatie heeft als belangrijkste doel om de zwakke plekken in de bestrijding op te sporen zodat u op die punten extra alert kunt zijn voor nieuwe gevallen van scabiës. Daarnaast kunt u leren van het proces voor uw eigen organisatie en voor toekomstige samenwerking met de GGD.
Evalueer op verschillende niveaus:
- in de uitvoerende teams (vooral daar kunt u waardevolle signalen krijgen van zaken die wel of niet goed gegaan zijn);
- in het managementteam;
- binnen het uitbraakteam;
- met de GGD.
10. Nazorg en nacontrole
Maak hier concrete afspraken over, ook met de GGD. Zie checklist. Registreer op lijsten van cliënten en medewerkers de actieve navraag van klachten.
Gewoonlijk wordt als periode voor nacontrole 2x de maximale incubatietijd aangehouden; twintig weken (zie LCI-richtlijn).
Scabiës crustosa
Bij scabiës crustosa wordt deze periode berekend vanaf het moment dat de persoon scabiësvrij verklaard is door de dermatoloog – dit betekent dat de controle periode nog langer kan zijn.
11. Wat te doen als scabiës terugkomt?
Bij een grote uitbraak, zeker bij een scabiës crustosa, is de kans reëel dat mensen of materialen gemist zijn of dat een behandeling niet goed aangeslagen is. Wees hierop voorbereid. Uit ervaring blijkt dat als niet iedereen zich meebehandelt de scabiës terugkomt.
Door de nazorg en controle goed te regelen, kunt u bij terugkerende scabiës snel reageren en de behandeling en de maatregelen meestal beperkt houden tot de eerste ring.