Bijlage bij LCI-richtlijn Scabiës
Om (her)besmetting te voorkomen, dienen zowel de medicamenteuze behandeling als de hygiënevoorschriften te worden gevolgd. In deze bijlage worden beide besproken.
Medicamenteuze behandeling
Er zijn in Nederland momenteel drie middelen verkrijgbaar:
- Permetrine, 5%-crème of gel (Loxazol)
- Ivermectine, tabletten à 3 mg, dosering op basis van lichaamsgewicht (200 μg/kg)
- Benzylbenzoaat, smeersel 25% (Formularium der Nederlandse Apothekers)
Lindaan is sinds 31 december 2007 niet meer te verkrijgen op grond van (Europese Unie)-wetgeving, omdat het een toxische organische stof is, die niet in het milieu wordt afgebroken.
Alle drie bovenstaande middelen worden vergoed via de Zorgverzekeringswet uit het basispakket. Het eigen risico wordt echter wel aangesproken en dus is er vaak sprake van eigen bijdrage. Ivermectine en benzylbenzoaat zijn alleen verkrijgbaar op recept, permetrine is ook vrij verkrijgbaar (zonder recept).
Smeersels: permetrine en benzylbenzoaat
Crème of gel smeren
Naast permetrine 5%-creme (Loxazol), is in Nederland ook 5%-gel geregistreerd. Er is geen onderling verschil in effectiviteit te verwachten en beide zijn geschikt voor pediatrische toepassing. Er is geen duidelijke voorkeur voor één formulering. Een waterige gel droogt de huid uit, waardoor deze vorm meer geschikt is voor een vette huid. Bovendien kan er een tijdelijk, afkoelend effect op de huid zijn door verdamping van water, wat relevant kan zijn bij jeuk. Een creme bestaat uit water en oliefase waardoor deze een minder uitdrogend en verkoelend effect heeft, maar meer geschikt kan zijn voor een droge huid.
Waar insmeren?
- Bij volwassenen en kinderen vanaf 12 jaar: de creme of gel op het hele lichaam aanbrengen vanaf de kaakrand tot onder de voetzolen. Niet op het hoofd en gezicht aanbrengen, tenzij daar scabiësplekken aanwezig zijn. Speciale aandacht besteden aan; tussen de vingers en tenen, polsen, oksels, uitwendige genitaliën, billen en tussen de billen en onder de nagels van vingers en tenen (gebruik hiervoor eventueel een zachte tandenborstel). De creme of gel gelijkmatig aanbrengen, meestal is een tube van 30 gram voldoende voor 1 persoon.
- Bij kwetsbare ouderen, kinderen t/m 12 jaar en bij scabiës crustosa: zoals bovenstaande plus het gezicht, de nek, hoofdhuid en oren insmeren. Speciale aandacht besteden aan de wenkbrauwen, deze goed insmeren. Niet te dicht rond de ogen en mond smeren. Wanneer per abuis toch contact met de slijmvliezen en een smeersel heeft plaatsgevonden, slijmvliezen goed spoelen met veel water.
Na tussentijds handen wassen, toiletbezoek, verwisselen van luiers of incontinentiemateriaal: opnieuw deze plekken insmeren. Gebruik tijdens de behandeling geen schoonheidsproducten (zoals make-up) en cremes (zoals bodylotion).
Hoeveel smeren?
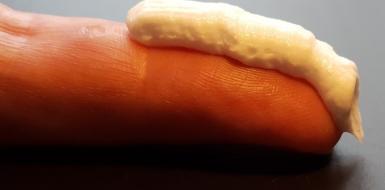
Gelijkmatig smeren en het gehele lichaamsoppervlak insmeren, zoals hierboven genoemd, is voldoende. Als er behoefte is aan een meer uitgebreide instructie, kan de hoeveelheid creme/gel afgemeten worden aan de zogeheten fingertip units (FTU; vingertopeenheden). Een FTU is de hoeveelheid zalf die past op de top van de wijsvinger. Hierbij wordt een reepje zalf uit een standaard tube uitgeknepen over de gehele lengte van het eindkootje zoals op de foto hieronder. Een vingertopeenheid komt overeen met ongeveer 0,5 gram zalf. Met een FTU kan een oppervlak ter grootte van ongeveer twee handen worden ingesmeerd.
De hoeveelheid FTU’s die nodig zijn per lichaamsdeel, per leeftijd, is als volgt:
- Volwassenen:
- hoofd en hals: 2,5 FTU
- arm en hand: 4 FTU
- been en voet: 8 FTU
- romp (voorkant): 7 FTU
- rug en billen: 7 FTU
- hele lichaam: 40,5 FTU
- Kinderen 11-16 jaar:
- hoofd en hals: 2,5 FTU
- arm en hand: 3 FTU
- been en voet: 6 FTU
- romp (voorkant): 5 FTU
- rug en billen: 6 FTU
- hele lichaam: 31,5 FTU
- Kinderen 6-10 jaar:
- hoofd en hals: 2 FTU
- arm en hand: 2,5 FTU
- been en voet: 4,5 FTU
- romp (voorkant): 3,5 FTU
- rug en billen: 5 FTU
- hele lichaam: 24,5 FTU
- Kinderen 3-5 jaar:
- hoofd en hals: 1,5 FTU
- arm en hand: 2 FTU
- been en voet: 3 FTU
- romp (voorkant): 3 FTU
- rug en billen: 3,5 FTU
- hele lichaam: 18 FTU
- Kinderen 1-2 jaar:
- hoofd en hals: 1,5 FTU
- arm en hand: 1,5 FTU
- been en voet: 2 FTU
- romp (voorkant): 2 FTU
- rug en billen: 3 FTU
- hele lichaam: 13,5 FTU
- Kinderen 3 tot 12 maanden:
- hoofd en hals: 1 FTU
- arm en hand: 1 FTU
- been en voet: 1.5 FTU
- romp (voorkant): 1 FTU
- rug en billen: 1,5 FTU
- hele lichaam: 8,5 FTU
Smeerschema
- De permetrine (creme of gel) dient bij alle leeftijdscategorieën bij voorkeur 12 uur, maar minimaal 8 uur lang op de huid in te werken. Het is praktisch om dit in de avond aan te brengen, waarna de volgende dag het beddengoed verschoond kan worden. Er mag echter pas gedoucht worden 12 uur na het aanbrengen van de permetrine. De behandeling na 7 dagen herhalen indien de persoon zelf scabiës heeft of contact is van een persoon met scabiës (afhankelijk van het type contact; huishoudcontacten worden altijd twee keer behandeld, soms worden nauwe contacten ook twee keer behandeld).
- Benzylbenzoaat wordt twee keer aangebracht om één behandeling te voltooien; 24 uur na de eerste keer insmeren wordt een tweede keer gesmeerd. Gedurende 48 uur mag het lichaam niet gewassen worden en mag men niet douchen/baden. 48 uur na de eerste keer insmeren, of 24 uur na de tweede keer insmeren, mag er weer gedoucht worden. Voor personen met scabiës en voor contacten (afhankelijk van het type contact) de behandeling altijd na 7 dagen herhalen conform bovenstaande methode (dus weer 2 keer smeren met 24 uur ertussen), totaal is er dan 4 keer gesmeerd.
- Het is optioneel om de huid eerst te wassen, baden of douchen. Na het wassen de huid een uur laten afkoelen voordat de medicatie aangebracht wordt. Het afkoelen voorkomt een verhoogde systemische opname van het smeersel als gevolg van een toegenomen permeabiliteit van een opgewarmde (niet afgekoelde) huid. De vinger- en teennagels kort knippen is aan te raden.
Smeren in bijzondere omstandigheden
- Alleenwonende personen met scabiës, of contacten: Voor hen geldt dat zij in elk geval hulp nodig hebben bij het insmeren van de rug en soms ook andere delen van het lichaam. Als de persoon die de ander insmeert niet zelf behandeld moet worden, dient deze wegwerphandschoenen te dragen. Mogelijk is er ook hulp nodig bij het uitvoeren van de hygiënevoorschriften. Soms kan een thuiszorg team geïnstrueerd en betrokken worden. Overweeg orale behandeling met ivermectine.
- Kinderen < 2 jaar, personen met een verstandelijke beperking en kwetsbare ouderen: Trek na ruim aanbrengen van de smeersels deze personen handschoenen aan (bij baby’s ook sokjes) om huid-mondcontact te voorkomen, of overweeg orale behandeling met ivermectine.
- Bij borstvoeding: Permetrine tijdens borstvoeding wordt veilig geacht (Weill, 2021). Permetrine wordt slechts zeer beperkt geabsorbeerd via de huid in de systemische circulatie (2%) en daarna snel gemetaboliseerd tot inactieve metabolieten. Dit maakt dat er geen hoge concentraties permetrine in de moedermelk aanwezig zijn. Ook is de applicatie veilig gebleken bij kleine kinderen. Moedermelk hoeft dus niet te worden weggegooid tijdens of na de periode dat permetrine op het lichaam is aangebracht. Ter preventie van orale absorptie van de permetrine op de tepel door de zuigeling kan worden gekozen voor afkolven gedurende die periode. Er kan ook worden gekozen voor het schoonmaken van de tepel voorafgaand aan de borstvoeding en het weer bijsmeren erna, zodat de totale behandeltijd (bij voorkeur) 12 uur, maar minimaal 8 uur blijft.
Ivermectinetabletten
Ivermectine moet worden ingenomen met water, in een dosering van 200 microgram per kilogram lichaamsgewicht, bij voorkeur 2 uur na de avondmaaltijd. Binnen 2 uur voor en 2 uur na inname mag er niet gegeten of gedronken worden (water mag wel). De gelijktijdige inname van een vette maaltijd verhoogt de orale resorptie van ivermectine in beperkte mate, maar ook in hogere doseringen dan 200 μg/kg is er weinig toxiciteit gemeld (Miyajima 2016, Guzzo 2002; Duthaler 2020). Sinaasappelsap verlaagt juist weer de plasmaconcentratie van ivermectine (Gonzalez Canga 2008). Vanwege de wisselende invloed van gelijktijdig toegediende voedingsmiddelen op de opname van ivermectine heeft het de voorkeur zich te houden aan de bijsluiter.
Ivermectine moet twee keer gegeven worden bij voorkeur met 7 dagen ertussen. Omdat ivermectine niet ovicide is, moeten de larven die na gemiddeld 4 dagen na de eerste behandeling uit de eitjes kunnen komen gedood worden met een tweede behandeling. Het uitstellen van de tweede dosis ivermectine langer dan 10 dagen na de eerste dosis moet worden voorkomen om verspreiding in de omgeving zoveel mogelijk tegen te gaan.
Bestellen ivermectine bij schaarste
- Indien er een periode van schaarste is, kan ivermectine worden besteld via de internationale apotheek OrlyPharma. Door een artsenverklaring in te vullen en deze te verzenden naar de internationale apotheek, kan de apotheek bij de IGJ toestemming vragen voor het leveren van geneesmiddelen zonder handelsvergunning. Op de artsenverklaring wordt geen patiëntnummer ingevuld, maar alleen de indicatie scabiës. In de onderbouwing (pagina 2 van artsenverklaring) dient toegelicht te worden dat het een uitbraak betreft. Vermeld hierbij ook de locatie van de uitbraak.
- De apotheek moet ‘spoed’ aangeven bij de aanvraag met als onderbouwing dat er sprake is van een uitbraak. Middels deze manier kan toestemming door de IGJ binnen 24 uur verleend worden i.p.v. de wettelijke termijn van 8 weken.
- Nadat de IGJ toestemming op indicatie heeft verleend, kan de internationale apotheek ivermectine bestellen per persoon die onderdeel uitmaakt van de uitbraak. Het is hierbij niet toegestaan om extra voorraad te bestellen. Wanneer er gaandeweg meer personen met scabiës bij komen, hoeft er niet opnieuw toestemming aangevraagd te worden bij de IGJ. Dit geldt alleen voor de personen die onder de uitbraak vallen waar eerder toestemming voor is verleend. Om deze extra bestellingen te rechtvaardigen, dient wel per extra persoon met scabiës een artsenverklaring naar de apotheek te worden verstuurd. Dit mag ook achteraf gebeuren.
- De internationale apotheek geeft voor ivermectine een levertijd aan van 1-2 werkdagen.
Overzicht behandelmogelijkheden
In onderstaande tabel worden de verschillende middelen weergegeven.
| Middel | Toediening/ dosering per keer | Eigenschappen | Wijze van gebruik | Niet bij | Nadelen |
|---|---|---|---|---|---|
Permetrine 5% Medicijnkosten.nl (2023)
| Creme of gel
Vanaf 2 mnd tot 6 jaar: tot 7,5 mg (0,25 tube) Vanaf 6 tot 12 jaar: tot 15 mg (0,5 tube) Vanaf 12 jaar: 30-45 gram
| Synthetisch pyretroïd met pediculicide, acaricide (=mijtendodende) en ovicide (=eitjes-dodende) eigenschappen | Aanbrengen op droge, schone, koele huid, liefst begin van de avond aanbrengen en 12 uur later afdouchen. Bij vrouwen die borstvoeding geven: de permetrinecreme op het hele lichaam aanbrengen vanaf de kaakrand tot onder de voetzolen; borsten insmeren. Bij borstvoeding: borsten insmeren, afkolven of voor de borstvoeding de borst schoonmaken, gedurende de behandelperiode (bij voorkeur 12 uur, maar minimaal 8 uur). Bijsmeren tot de behandeltijd verstreken is. Moedermelk hoeft niet weggegooid te worden. | Open wonden, overgevoeligheid voor bestanddelen (pyrethroïden) |
|
Ivermectine Medicijnkosten.nl (2023)
| Tabletten à 3 mg, 200 μg/kg
15-24 kg: 1 25-35 kg: 2 36-50 kg: 3 51-65 kg: 4 66-79 kg: 5 > 80 kg: 6 tabletten | Semisynthetisch derivaat van avermectine. Ivermectine bindt zich bij invertebraten selectief aan de door glutamaat gereguleerde chloride-ionkanalen die zich in de zenuw- en spiercellen bevinden. Hierdoor wordt de permeabiliteit van het celmembraan vergroot met als gevolg verlamming en dood van de parasiet.
Acaricide (=mijtendodend), niet ovicide | Ivermectine: moet worden ingenomen met water op de lege maag. Ook na de behandeling mag de persoon 2 uur niet eten of drinken (wel water). Bij borstvoeding: minder dan 1% wordt uitgescheiden in de borstvoeding. Ervaring tijdens borstvoeding is zeer beperkt beschreven, bij eenmalig gebruik zijn weinig nadelige effecten te verwachten. Advies alleen bij kinderen ≤ 7 dagen oud een etmaal borstvoeding afkolven en weggooien. | Overgevoeligheid voor één van de bestanddelen en zwangerschap. Recente data tonen dat ivermectine 200 μg/kg bij kinderen vanaf 4 kg veilig is (Levy, 2020). Praktisch gezien is het vanwege het kleine formaat van de beschikbare tabletten van ivermectine van 3 mg niet mogelijk de dosering van exact 200 μg/kg bij kinderen van minder dan 13 kg te verkrijgen. |
|
Benzylbenzoaat 25%
| Smeersel
150-250 ml | Acaricide (=mijtendodend), niet ovicide | Fles goed schudden voor gebruik. Aanbrengen op droge, schone, koele huid. De behandeling na 24 uur herhalen. Na 24 uur lichaam wassen met warm water en zeep. Bij borstvoeding: borsten insmeren, afkolven of voor de borstvoeding de borst schoonmaken, gedurende de behandelperiode (48 uur). Bijsmeren tot de behandeltijd verstreken is. Moedermelk hoeft niet weggegooid te worden. | Niet bij secundair geïnfecteerde huid of open wonden | Twee keer behandelen ten tijde van één behandeling. Bij herhaling behandeling 7-10 dagen opnieuw twee keer behandelen (totaal 4 keer), hierdoor arbeidsintensiever.
Bijwerkingen: irritatie van de huid, jeuk, contacteczeem bij herhaalde toediening. |
Behandelkeuze
In de tabel hieronder staan de behandelkeuze per personen en/of behandelgroep.
| Te behandelen: zowel personen met scabiësklachten als behandelgroep | Middel van eerste keus | Opmerkingen |
|---|---|---|
| Zuigeling < 4kg | Benzylbenzoaat 25% lokaal tweemaal behandelen met 7 dagen ertussen | Ook hoofdhuid, gezicht, wenkbrauwen, nek en oren insmeren. Sokjes en wantjes aan. Geen slijmvliezen meesmeren. Na 24 uur herhalen en 24 uur daarna pas lichaam wassen. |
| Zuigeling/kinderen > 4 kg en t/m 12 jaar | Permetrine 5% lokaal tweemaal behandelen met 7 dagen ertussen óf ivermectine 200 μg/kg p.o. tweemaal behandelen met 7 dagen ertussen. | Bij permetrine: ook hoofdhuid, gezicht, wenkbrauwen, nek en oren insmeren. Sokjes en wantjes aan. Geen slijmvliezen meesmeren.
|
| Kinderen > 12 jaar en volwassen | Permetrine 5% lokaal tweemaal behandelen met 7 dagen ertussen óf Ivermectine 200 μg/kg p.o. tweemaal behandelen met 7 dagen ertussen. | Laat voorkeur van de persoon, eventuele (taal)barrièreproblemen bij voorlichting en verwachte compliance bij aanbrengen van lokale behandeling meewegen in therapiekeuze. |
| Kwetsbare ouderen en volwassenen met een verstandelijke beperking | Permetrine 5% lokaal tweemaal behandelen met 7 dagen ertussen óf ivermectine 200 μg/kg p.o. tweemaal behandelen met 7 dagen ertussen. | Bij gebruik permetrine ook hoofdhuid, gezicht, wenkbrauwen, nek en oren insmeren. Sokken en handschoenen aan. Geen slijmvliezen meesmeren. |
| Zwangeren | Permetrine 5% lokaal tweemaal behandelen met 7 dagen ertussen. Tweede keus: benzylbenzoaat 25% tweemaal behandelen met 7 dagen ertussen. | Bij de mens onvoldoende gegevens over teratogene effecten, bij dierproeven geen nadelige effecten bij nakomelingen. |
| Bij borstvoeding | Permetrine 5% lokaal tweemaal behandelen met 7 dagen ertussen.
Tweede keus: benzylbenzoaat 25% tweemaal behandelen met 7 dagen ertussen. (Derde keus: ivermectine 200 μg/kg p.o. tweemaal behandelen met 7 dagen ertussen.) | Permetrine/benzylbenzoaat: borsten insmeren, afkolven of voor de borstvoeding de borst schoonmaken, gedurende de behandelperiode: bij voorkeur 12 uur, minimaal 8 uur (permetrine) of 48 uur (benzylbenzoaat). Bijsmeren tot de behandeltijd verstreken is. Moedermelk hoeft niet weggegooid te worden. Ivermectine: minder dan 1% wordt uitgescheiden in de borstvoeding. Ervaring tijdens borstvoeding zeer beperkt beschreven, bij eenmalig gebruik weinig nadelige effecten te verwachten. Advies alleen bij kinderen ≤ 7 dagen oud een etmaal borstvoeding afkolven en weggooien. |
| Personen met scabiës crustosa | Combinatiebehandeling door dermatoloog. Ivermectine 200 μg/kg p.o., 2-3 maal behandelen met 7 dagen ertussen én permetrine 5% lokaal, 2-3 maal behandelen met 7 dagen ertussen. Kan tegelijkertijd (samen) gebruikt worden. Zo nodig vaker behandelen. | Verwijzing dermatoloog! Hygiënevoorschriften: strikte isolatie.
|
Immuungecompromitteerde personen
| Ivermectine 200 μg/kg p.o., tweemaal behandelen met 7 dagen ertussen én permetrine 5% lokaal, tweemaal behandelen met 7 dagen ertussen. Kan tegelijkertijd (samen) gebruikt worden. | De monitorfase voor immuungecompromitteerde personen met scabiës bedraagt de maximale incubatietijd van 10 weken. Dit i.v.m. atypische of een gecompliceerde presentatie van huid- en jeukklachten (denk aan scabiës crustosa bij erytrodermie). |
| Personen met uitgebreide huiderosies of eczemateuze huid | Ivermectine 200 μg/kg p.o., tweemaal behandelen met 7 dagen ertussen. | Bij voorkeur geen permetrine i.v.m. verhoogde resorptiegevaar hiervan. |
Uitbraken in instellingen:
Index(en) (persoon met scabiës) en contacten (samen de behandelgroep) | Ivermectine 200 μg/kg p.o., tweemaal behandelen met 7-10 dagen ertussen óf permetrine 5% lokaal tweemaal behandelen met 7-10 dagen ertussen.
| Collectieve behandeling dient gelijktijdig te gebeuren! Bij groepsbehandeling hebben de klinische gevallen al vóór de groepsbehandeling uit een behandeling gehad: zij dienen tegelijk met de groepsbehandeling een tweede behandeling te krijgen. Het scabicide middel is daarbij hetzelfde als bij de eerste behandeling om resistentievorming te voorkomen. Ivermectine is voor bewoners in zorginstellingen (en voor ouderen in het algemeen) praktisch gezien de eerste keus. |
Uitbraken in instellingen: Personen uit de behandelgroep zonder klachten van scabiës
| Permetrine 5% lokaal eenmalig óf ivermectine 200 μg/kg p.o. eenmalig. | Het is te overwegen deze specifieke groep tweemaal te behandelen i.v.m. hun kwetsbaarheid. |
Bij de keuze tussen de gelijkwaardige alternatieven permetrinecreme en oraal ivermectine spelen meerdere factoren een rol:
- Compliance met aanbrengen van permetrine bij personen met scabiës en hun huisgenoten/contacten: er kan sprake zijn van een taalbarrière of een verstandelijke beperking, waardoor instructies niet goed opgevolgd kunnen worden. Hierdoor wordt er mogelijk toch gekozen voor ivermectine. Alleenstaande personen kunnen moeite hebben hun rug in te smeren met permetrine, zodat ivermectine dan waarschijnlijk effectiever is.
- Leeftijd: zie tabel.
- Zwangerschap en borstvoeding: het is onbekend of ivermectine tijdens de zwangerschap risico’s voor het ongeboren kind heeft, waardoor gekozen kan worden voor permetrine (zie ook tabel 1 en 2). Permetrine wordt voor 2% opgenomen in de huid en bij behandeling van een groot huidoppervlakte, zoals bij scabiës, kan theoretisch een risico voor de foetus ontstaan. Een retrospectieve studie naar 196 en 444 vrouwen die resp. permetrine en benzylbenzoaat hebbben gebruikt als behandeling voor scabiës tijdens de zwangerschap zag voor beide middelen geen nadelige effecten op zwangerschapsuitkomsten (Mytton 2007). Zwangeren die waren behandeld met benzylbenzoaat hadden een grotere kans op een herhaalbehandeling. De FDA scoort permetrine in een veiligheidscategorie B, wat aangeeft dat er onvoldoende data voor humaan gebruik is voor het middel in de zwangerschap, maar in dierproefstudies waren er geen aanwijzingen voor risico’s voor de foetus (Patel 2016). Benzylbenzoaat scoort daarbij lager, en krijgt categorie C2. De CDC ziet dan ook permetrine als eerste keus behandeling voor zwangere vrouwen. Ook de Europese IUSTI richtlijnen en de (World Health Organization) zien zwangerschap niet als een contra-indicatie voor het gebruik van permetrine voor de behandeling van schurft. Bij borstvoeding kan zowel voor permetrine, benzylbenzoaat als ivermectine gekozen worden, zie hiervoor de instructies in tabellen.
- Eerder falen op een van beide behandelopties: hierdoor kan voor de andere behandeling gekozen worden.
- Groepsbehandeling in instellingen omdat daar topicale toediening gecompliceerd is.
- Het immuunsysteem van personen: bij een afweerstoornis is een combinatietherapie geïndiceerd.
- De wens van de persoon en/of zijn contacten.
Wetenschappelijke onderbouwing bij behandelkeuze
Effectiviteit permetrine versus ivermectine
Permetrinecreme versus oraal ivermectine voor de behandeling van scabiës is in meerdere onderzoeken vergeleken. Het merendeel van de studies is verricht in lage-inkomenslanden (India, Pakistan, Egypte, Mexico). In een Cochrane-analyse zijn 13 onderzoeken geïncludeerd, waarin deze twee behandelingsopties werden vergeleken en beoordeeld (Rosumeck, 2018). Hierin waren in totaal 1456 personen met een leeftijd van 2-80 jaar behandeld en meestal de familieleden ook. De eindpunten verschilden in deze onderzoeken, want klinische verbetering kon zowel afname van jeuk, afname van het aantal huidlaesies en/of negatieve microscopie inhouden. In de gepoolde analyse was na 1 week compleet herstel vaker aanwezig na permetrine (65%) dan met ivermectine (43%) (RR 0,65, 95% CI 0,54-0,78), maar de bewijskracht hiervan was laag. Na 2 weken was compleet herstel niet meer significant verschillend tussen permetrine (74%) en ivermectine (68%, RR 0,91, 95% CI 0,76-1,08), eveneens met lage bewijskracht. Ook op week 4 na behandeling was er geen significant verschil tussen beide behandelarmen, succespercentages waren dan meestal rond 90% of meer. Er waren 2 onderzoeken die tweemaal een dosis ivermectine vergeleken met eenmalig permetrine waarbij na 4 weken klinisch herstel in > 90% in beide armen werd aangetoond. Bij het onderzoek van Das et al. (2006) zat 2 weken interval tussen beide ivermectine doses (n=50) en dit toonde op week 4 bij 96% klinische verbetering na ivermectine versus 90% na eenmalig permetrine 5% creme (n=50). Het onderzoek van Sharma et al. (2011) keek bij 3 behandelarmen o.b.v. vooraf gedefinieerde klinische verbetering bestaande uit > 50% afname van huidlaesies in combinatie met afname van jeuk en negatieve microscopie naar het effect van eenmalig permetrine 5% creme (n=40), eenmalig oraal ivermectine (n=40) of tweemaal oraal ivermectine met 2 weken interval (n=40). Dit onderzoek toonde respectievelijk 95%, 90% en 90% klinische verbetering op week 4, wat niet significant onderling verschilde.
- Conclusie: behandeling met ivermectine is uiteindelijk gelijkwaardig aan behandeling met permetrine bij evaluatie op week 4, maar klinische verbetering is eerder merkbaar na insmeren met permetrine.
Combinatietherapie (ivermectine en permetrine) of monotherapie (ivermectine of permetrine)
Er is beperkt onderzoek gedaan in kleine patiëntengroepen naar verschillen in behandeluitkomsten op week 4 bij scabiës met combinatiebehandeling met ivermectine en permetrine versus monotherapie met beide middelen. Uit deze onderzoeken komt niet naar voren dat deze combinatietherapie een hoger genezingspercentage van scabiës geeft dan al bereikt kan worden met monotherapie permetrine of ivermectine.
Het is onbekend of combinatietherapie bij specifieke risicogroepen (bijvoorbeeld in een zorginstelling, bij personen met een immuunstoornis, scabiëspatiënten die eerder gefaald hebben op monotherapie) wel meerwaarde heeft. Zie ook de Wetenschappelijke onderbouwing scabiës combinatietherapie versus monotherapie.
Behandelfrequentie: eenmalig versus tweemalig
Er is uit de besproken studies in de Cochrane-analyse niet goed te bepalen hoeveel mensen na een eerste behandeling een tweede of zelfs derde behandeling met permetrine of ivermectine kregen in verband met persisterende klachten. In 7 onderzoeken werden sommige personen herbehandeld, maar om hoeveel personen dit ging is niet bekend in 5 van de 7 studies. In de 2 studies die de herbehandelingen wel rapporteren kwam herbehandeling vaker voor in de ivermectine-arm, met name bij evaluatie op week 1 of 2. De kans is groter dat er na de eerste week na ivermectine nog jeuk aanwezig is dan na permetrine. De onderzoekers concludeerden dan dat eenmalig ivermectine minder effectief was dan eenmalig permetrine en boden daarom herbehandeling aan (Usha 2000; Bachewar, 2009). De gelijkwaardigheid van eenmaal ivermectine versus tweemaal ivermectine is slechts in 1 kleine RCT onderzocht bij slechts 40 personen in beide behandelgroepen (Sharma 2011). Daarbij werd na 4 weken geen significant verschil in klinische verbetering gezien. Alleen de eenmalige toediening wordt vermeld in de registratietekst, zoals overgenomen in het Farmacotherapeutisch Kompas. Tweemaal doseren van ivermectine wordt echter meestal aanbevolen (o.a. door de CDC), omdat ivermectine niet ovicide is en zodoende een herhaling na een interval van 1-2 weken noodzakelijk is voor het doden van de mijten die na de eerste behandeling uit de aanwezige eitjes komen.
- Conclusie: vanwege het beperkte bewijs en biologische rationale wordt geadviseerd tweemaal te behandelen met een interval van 1 week tussen beide toedieningen van ivermectine. Permetrine is wel ovicide en daarom zou in principe eenmalige behandeling hierbij wel volstaan. Herhaalde behandeling wordt toch ook hierbij aanbevolen omdat applicatiefouten veelvuldig optreden (Nemecek, 2020).
Compliance smeersels
In de literatuur wordt vaak gerefereerd aan verkeerde of gebrekkige toepassing van de topicale behandeling als mogelijke oorzaak voor therapiefalen. Er is tot op heden één observationele studie uitgevoerd die de compliance daadwerkelijk onderzocht heeft (Nemecek 2020). Binnen een kleine groep van 21 personen werd middels fluorescente creme vastgesteld dat geen enkele persoon de volledige huid ingesmeerd had. Het aantal gebieden dat niet ingesmeerd werd was mediaan 6% van het lichaamsoppervlak (spreiding 2-30%). Wat betreft scabiës predilectieplaatsen werden de enkels in 62% van de gevallen vergeten, gevolgd door de interdigitale ruimte van de tenen (33%) en het sacrale gebied bij 24%.
- Conclusie: er is nauwelijks onderzoek gedaan naar de compliance van smeersels. Uit het onderzoek dat wel is gedaan, blijkt dat geen enkele persoon erin slaagt het gehele lichaam in te smeren.
Evaluatie effectiviteit/herhalen behandeling
Er zijn meerdere redenen voor persisterende huidlaesies en klachten korter of langer na behandeling van scabiës:
- Geen scabiës (meer): incorrecte diagnose, lokale reactie op de creme, post-scabiës pruritus.
- Persisterende infectie: non-compliance of incorrecte toepassing van creme, mogelijk verminderde gevoeligheid van de scabiësmijt voor de behandeling (resistentie, zie beneden), overslaan tweede behandeling.
- Re-infectie door incorrecte uitvoering hygiënevoorschriften of herinfectie.
Het tijdsinterval voor de tweede dosis ivermectine of applicatie van permetrine bij personen met (verdenking) van scabiës is na minimaal 7 dagen en maximaal 10 dagen. Er bestaat altijd een indicatie om na 7 dagen na de eerste dosis/applicatie opnieuw te behandelen.
Persisterende of initieel zelfs erger geworden pruritus is beschreven na medicamenteuze behandeling en is op zichzelf staand geen indicatie voor meer dan twee behandelingen.
Nieuw ontstane laesies of opnieuw gevonden parasieten ondanks behandeling kunnen wel een reden zijn voor herbehandeling. Bij een herinfectie kan de behandelend dermatoloog/huisarts met de (Gemeentelijke gezondheidsdienst) overleggen voor advies en eventueel uitleg aan de persoon van de hygiënevoorschriften.
Bij persisterend therapiefalen kan de persoon verwezen worden naar een dermatoloog om onderscheid te maken tussen een daadwerkelijke actieve scabiësinfectie dan wel post-scabiësjeuk.
Bij een aangetoonde persisterende infectie kan besloten worden tot een verlengde of combinatietherapie met een of meerdere van de drie behandelopties, uiteraard in combinatie met strikte naleving van de hygiënevoorschriften en medebehandeling van contactpersonen met behulp van de GGD.
Resistentie
Er is er geen kweekmedium voor Sarcoptes scabiei var. hominis en er zijn geen gestandaardiseerde in-vitrotests beschikbaar in Nederland voor bepaling van resistentie tegen acaricide middelen (Walton 2000, Sunderkötter 2021). De afgelopen jaren is er op moleculair niveau aangetoond dat er verschillende mutaties in scabiësmijten aantoonbaar zijn die kunnen zorgen voor een verminderde gevoeligheid voor permetrine en ivermectine (Khalil 2017). Een van de beschreven mechanismen kan mogelijk kruisresistentie veroorzaken. Bij de behandeling van scabiës bij de mens is klinische resistentie tegen permetrine en ivermectine slechts anekdotisch beschreven (permitrine: Meyersburg, 2020). Voor ivermectine bestaan enkele case-reports waarbij herhaalde behandeling ineffectief bleek, wat vervolgens in vitro gecorreleerd werd aan een verlengde overlevingstijd (Currie 2004, Van den Hoek 2008). De studies zijn heterogeen en het is niet altijd duidelijk in welke mate confounders beperkt of uitgesloten waren. Ook is met de dermatoscoop geen onderscheid te maken tussen levende en dode mijten, waardoor een persisterende infectie na behandeling en een succesvolle behandeling met dit diagnostisch middel moeilijk vast te stellen is. Het is derhalve onbekend hoe frequent resistentie tegen een van beide middelen voorkomt en hoe klinisch relevant deze mutaties zijn. Bij een persisterende infectie kan er overlegd worden met de GGD om af te wegen welke factoren therapiefalen of herinfectie mogelijk maakten. Ook kan besloten worden, eventueel in overleg met een dermatoloog, tot een andere behandelstrategie met een alternatief middel, verlengde toediening van permetrine of een combinatietherapie.
Conclusie: Hoewel er enkele gevallen van resistentie tegen permetrine zijn geschreven in mijten die bij dieren voorkomen, is er geen definitief bewijs voor resistentie tegen medicamenteuze behandeling bij mensen (Sunderkötter 2021).
Bijwerkingen en veiligheid
Uit de Cochrane-analyse blijkt dat er geen significante verschillen waren in optreden van bijwerkingen tussen ivermectine en permetrine, waarbij overigens de bewijskracht laag was (Rosumeck 2018). Aangaande ivermectine zijn er enkele aandachtspunten:
- Tijdens zwangerschap wordt oraal ivermectine niet geadviseerd, vanwege het ontbreken van veiligheidsdata.
- Datzelfde gold altijd voor gebruik bij kinderen < 15 kg, zoals dat nu ook in de registratietekst staat die in het Farmacotherapeutisch Kompas is overgenomen. Recente data tonen echter dat bij kinderen vanaf 4 kg een dosering van 200 μg/kg veilig is (Levy, 2020). Onderzoeksdata bij 54 kinderen jonger dan 5 jaar heeft aangetoond dat oraal ivermectine in een dosis van 400 ug/kg (voor hoofdluis) geen klinische bijwerkingen gaf (Chosidow, 2010). Op basis van deze data kan ivermectine daarom offlabel ook bij kinderen > 4 kg worden voorgeschreven. Praktisch gezien is het vanwege het kleine formaat van de beschikbare tabletten van ivermectine van 3 mg niet mogelijk de dosering van exact 200 μg/kg bij kinderen van minder dan 13 kg te verkrijgen. Onderbehandeling door te lage dosering is daarbij mogelijk. Voor overdosering: zie bovenstaand bij ‘Ivermectinetabletten’.
- Ivermectine wordt in minder dan 1% uitgescheiden in de borstvoeding. Ervaring tijdens borstvoeding is beperkt, maar bij eenmalig gebruik zijn weinig nadelige effecten te verwachten, ook gezien bovenstaande veiligheidsdata bij kinderen > 4 kg. Daarom wordt alleen het advies gegeven om bij zuigelingen van 7 dagen of jonger een etmaal de borstvoeding af te kolven en weg te gooien (Thomas 2019).
Loiasis is een worminfectie veroorzaakt door een nematode (Loa loa) die wordt overgebracht door steken van Chrysops-vliegen. De ziekte komt voor bij mensen uit West- en Centraal Afrika en geeft vaak geen symptomen. Indien er wel klachten zijn is er sprake van jeuk, zwellingen en oogworm. Bij mensen die geïnfecteerd zijn met Loa loa kan de behandeling met ivermectine voor scabiës complicaties veroorzaken. Deze complicaties worden geassocieerd met de massale dood van de Loa loa-parasieten door ivermectine, wat kan leiden tot een overreactie van het immuunsysteem en ontstekingsreacties in het lichaam. Dit kan symptomen veroorzaken zoals koorts, ernstige jeuk, gewrichts- en spierpijn, maar ook nier- en hartproblemen. In sommige gevallen kan het gebruik van ivermectine bij mensen met een hoge mate van Loa loa-infectie ook leiden tot ernstige neurologische bijwerkingen, zoals: anafylactische reactie, nek- en rugpijn, oculaire hyperemie, conjunctivale bloeding, dyspneu, incontinentie voor urine en/of ontlasting, moeilijk staan/lopen, veranderd bewustzijn, verwardheid, lethargie, stupor of coma, ernstige of zelfs fatale encefalopathie. Deze bijwerkingen zijn zeldzaam, maar kunnen vooral optreden bij mensen met zeer hoge aantallen microfilariae (de larvale vorm van de worm) in hun bloed. Daarom is het cruciaal dat de behandeling van scabiës met ivermectine bij iemand met Loa loa zorgvuldig wordt uitgevoerd onder toezicht van een medische professional. Het is belangrijk om de parasitaire belasting in het bloed te beoordelen en de risico's en voordelen van de behandeling zorgvuldig af te wegen. In sommige gevallen kan een alternatieve behandeling nodig zijn om complicaties te voorkomen. Bij mensen uit hoog endemische gebieden (bepaalde delen van West- en Centraal-Afrika) en Loa loa geassocieerde symptomen (zwellingen onder de huid en in het oog, huiduitslag, spier- en gewrichtspijn, vermoeidheid, koorts), is het raadzaam om eerst diagnostiek in te zetten naar Loa loa of te kiezen voor een behandeling met een alternatief scabicide middel (Burnham 1997, Chesnais 2020).
Jeukvermindering
Scabiciden zijn de enige effectieve middelen om jeuk permanent te verminderen door het doden van de oorzaak ervan. Antihistaminica, mentholpoeder en vette crèmes (crème met een gedeelte vaseline) kunnen daarnaast verlichting brengen tijdens en na start van de behandeling. Direct na start van de behandeling neemt de jeuk toe door uiteenvallen van de mijten en daardoor een toename van de allergische reactie. Deze najeuk kan 2 tot 6 weken (gemiddeld 4 weken) blijven bestaan, vanaf 4 weken kan echter differentiaal diagnostisch ook gedacht worden aan postscabicide eczeem (vooral bij permetrine), alsmede een recidief scabiës.
Hygiënevoorschriften
Bij zowel gewone scabiës als bij scabiës crustosa zijn er hygiënevoorschriften van toepassing, zie ook de stappenplanne voor behandeling met permetrine en ivermectine.
- De hygiënevoorschriften dienen uitgevoerd te worden na elke behandeling van de persoon met scabiës. Dus als een persoon twee keer behandeld wordt, worden de hygiënevoorschriften ook twee keer uitgevoerd.
- Zorg dat alle kleding in de was gaat op dag 1 (de dag van behandeling), zodat na het douchen op dag 2 geen vuile was meer aangeraakt hoeft te worden. Na het afdouchen van de crème of 12 uur na het innemen van de ivermectine kan men namelijk bij het aanraken van nog niet gewassen beddengoed en/of kleding theoretisch weer opnieuw geïnfecteerd raken.
- Bij gewone scabiës speelt overdracht via voorwerpen (bijv. banken, vloerbedekking) nauwelijks een rol. Overdracht vindt vrijwel uitsluitend plaats door huid-huidcontact dat langer dan 15 minuten duurt, of door frequent intensief huid-huidcontact zoals bij verzorgende handelingen. Toch wordt aangeraden om banken, autostoelen, tapijten, stoffen stoelen, huisdiermanden e.d. te stofzuigen. De reden hiervan is dat er contact kan zijn geweest met de blote huid van een persoon met scabiës en de stoffen bekleding. Ook het huisdier kan mijten bij zich dragen en mijten achterlaten in de mand.
- Materialen worden bij voorkeur gewassen op 60 graden. Indien materialen niet gewassen kunnen worden op 60 graden, kunnen deze gedurende 3 dagen in een gesloten plastic zak bij kamertemperatuur bewaard worden. Invriezen wordt als een onbetrouwbare methode gezien en van stomen is bekend dat de mijt hierdoor niet doodgaat.
- De vacht van een dier kan bij gewone scabiës enkele mijten bevatten. Deze mijten zullen maximaal 3 dagen overleven. Het dier hoeft niet meebehandeld te worden en niet uit de scabiësomgeving (instelling) gehaald worden, maar mag tot 3 dagen na de groepsbehandeling alleen kort aangehaald of geknuffeld worden. De dieren zelf hebben geen last van de humane mijt, maar kunnen weer voor herintroductie naar mensen zorgen. Deze kans is klein te noemen. Echter bij recidief scabiës, of voortgaande uitbraken of bij scabiës crustosa kan overwogen worden het betrokken dier tijdelijk ergens anders onder te brengen.
- De maatregelen voor een persoon met scabiës crustosa zijn veel uitgebreider dan voor gewone scabiës, omdat scabiës crustosa veel besmettelijker is dan gewone scabiës. Het interieur van de woonkamer(s) waar de persoon zich heeft opgehouden kan als besmettelijk worden gekenmerkt (bank, tapijt, gordijnen etc.).
In de tabel hieronder staan de hygiënevoorschriften bij gewone scabiës en scabiës crustosa beschreven.
| Maatregelen/methode |
Gewone scabiës |
Scabiës crustosa (en tussenvormen met veel mijten) |
|---|---|---|
| Isoleren persoon met scabiës, cohorteren personeel | Geen isolatie van persoon met scabiës nodig | Strikte isolatie van de persoon met scabiës crustosa; bij voorkeur in een andere kamer waarin alleen de noodzakelijke benodigdheden aanwezig zijn. |
Wassen bij 60° C of 3/7 dagen in een zak bij kamertemperatuur Bij voorkeur: kleding wassen op minimaal 60° C
| Wassen of in een zak (3 dagen):
| Al het materiaal dat gewassen dient te worden afzonderen en transporteren in gesloten plastic zakken met een afwijkende kleur van de normale waszakken. Instrueren van wasserij c.q. linnenkamer (medewerkers dragen handschoenen en schorten met lange mouwen). Wassen of in een zak (7 dagen):
|
| Tapijt/kleden/bekleed meubilair/autostoelen: stofzuigen en na afloop stofzuigerzak verwijderen en weggooien. | Schoonmaken van toepassing voor de verblijfsruimten van de persoon met scabiës crustosa. Schoonmaken en reiniging gebeurt in PBM. Er mag alleen een microvezeldoek gebruikt worden, geen stoffen doek (deze kan bij wapperen voor verspreiding van mijten zorgen). Als een microvezeldoek niet kan, dan nat reinigen. Tapijt/kleden/bekleed meubilair: stofzuigen en na afloop stofzuigerzak verwijderen en weggooien. In een instelling: de persoon met scabiës crustosa na de eerste behandeling overplaatsen naar een nieuwe kamer. De kamer van de persoon met scabiës crustosa hierna een week niet gebruiken, wel op kamertemperatuur houden (bij lagere temperaturen kan de mijt langer overleven). Na een week de afgesloten kamer reinigen. De nieuwe kamer na uitbehandeling 3 dagen niet gebruiken en op kamertemperatuur houden en na 3 dagen reinigen. | |
Beschermende kleding Voor eventuele verzorgenden/verplegenden;
| Beschermende kledinggebruiken door zorgpersoneel totdat persoon behandeld is, inclusief hygiënemaatregelen. | Beschermende kleding gebruiken door zorgpersoneel totdat de persoon scabiësvrij verklaard is door de dermatoloog. Vaak zijn daarvoor meerdere behandelingen nodig en de totale behandelingsduur kan enkele weken duren. |
Referenties
- Bachewar NP, Thawani VR, Mali SN, Gharpure KJ, Shingade VP, Dakhale GN. Comparison of safety, efficacy, and cost effectiveness of benzyl benzoate, permethrin, and ivermectin in patients of scabies. Indian Journal of Pharmacology 2009;41(1):9‐14.
- Burnham GM. Ivermectin where Loa loa is endemic. Lancet. 1997 Jul 5;350(9070):2-3. doi: 10.1016/S0140-6736(05)66233-2. PMID: 9217709.
- Chesnais CB, Pion SD, Boullé C, Gardon J, Gardon-Wendel N, Fokom-Domgue J, Kamgno J, Boussinesq M. Individual risk of post-ivermectin serious adverse events in subjects infected with Loa loa. EClinicalMedicine. 2020 Oct 10;28:100582.
- Chosidow O, Giraudeau B, Cottrell J et al. Oral ivermectin versus malathion lotion for difficult-to-treat head lice. N Engl J Med 2010; 362:896-905.
- Currie BJ, Harumal P, McKinnon M, Walton SF. First documentation of in vivo and in vitro ivermectin resistance in Sarcoptes scabiei. Clin Infect Dis. 2004;39(1): e8–12.
- Das S, Chatterjee T, Banerji G, Biswas I. Evaluation of the commonest site, demographic profile and most effective therapy in scabies. Indian Journal of Dermatology 2006;51(3):186‐8.Duthaler, Urs, et al. The Effect of Food on the Pharmacokinetics of Oral Ivermectin. Journal of Antimicrobial Chemotherapy, Oxford University Press (OUP), 6 Nov. 2019.Guzzo, C. A., et al. Safety, Tolerability, and Pharmacokinetics of Escalating High Doses of Ivermectin in Healthy Adult Subjects. Journal of Clinical Pharmacology, vol. 42, no. 10, Wiley, 1 Oct. 2002, pp. 1122–1133.
- González Canga, Aránzazu, et al. The Pharmacokinetics and Interactions of Ivermectin in Humans—A Mini-Review. The AAPS Journal, vol. 10, no. 1, Springer Science and Business Media LLC, 25 Jan. 2008, pp. 42–46.
- Van den Hoek JA, van de Weerd JA, Baayen TD, et al. A persistent problem with scabies in and outside a nursing home in Amsterdam: indications for resistance to lindane and ivermectin. Euro Surveillance. 2008;13(48):19052.
- Samar Khalil, Ossama Abbas, Abdul Ghani Kibbi, Mazen Kurban. Scabies in the age of increasing drug resistance. PLoS Negl Trop Dis. November 30, 2017.
- Levy, M., Martin, L., Bursztejn, A.-C., Chiaverini, C., Miquel, J., Mahé, E., Maruani, A., Boralevi, F. and (2020), Ivermectin safety in infants and children under 15 kg treated for scabies: a multicentric observational study. Br J Dermatol, 182: 1003-1006.
- Meyersburg D, Kaiser A, Bauer JW. 'Loss of efficacy of topical 5% permethrin for treating scabies: an Austrian single-center study'. J Dermatolog Treat. 2020 Jun 4:1-4.
- Miyajima, Atsushi, et al. Effect of High-Fat Meal Intake on the Pharmacokinetic Profile of Ivermectin in Japanese Patients with Scabies. The Journal of Dermatology, vol. 43, no. 9, Wiley, 26 Feb. 2016, pp. 1030–1036.Nemecek R, Stockbauer A, Lexa M, Poeppl W, Mooseder G. Application errors associated with topical treatment of scabies: an observational study. J Dtsch Dermatol Ges. 2020 Jun;18(6):554-559.
- Mytton OT, McGready R, Lee SJ, Roberts CH, Ashley EA, Carrara VI, Thwai KL, Jay MP, Wiangambun T, Singhasivanon P, Nosten F. Safety of benzyl benzoate lotion and permethrin in pregnancy: a retrospective matched cohort study. BJOG. 2007 May;114(5):582-7.
- Patel VM, Lambert WC, Schwartz RA. Safety of Topical Medications for Scabies and Lice in Pregnancy. Indian J Dermatol. 2016 Nov-Dec;61(6):583-587.
- Rosumeck S, Nast A, Dressler C. Ivermectin and permethrin for treating scabies. Cochrane Database of Systematic Reviews 2018, Issue 4.
- Sharma R, Singal A. Topical permethrin and oral ivermectin in the management of scabies: A prospective, randomized, double blind, controlled study. Indian J Dermatol Venereol Leprol 2011;77:581-6.
- Sunderkötter C, Wohlrab J, Hamm H. Scabies: Epidemiology, Diagnosis, and Treatment. Dtsch Arztebl Int. 2021 Oct 15;118(41):695-704. doi: 10.3238/arztebl.m2021.0296. PMID: 34615594; PMCID: PMC8743988.
- Usha V, Gopalakrishnan Nair TV. A comparative study of oral ivermectin and topical permethrin cream in the treatment of scabies. Journal of the American Academy of Dermatology 2000;42(2 Pt 1):236‐40.
- Walton SF, Myerscough MR, Currie BJ. Studies in vitro on the relative efficacy of current acaricides for Sarcoptes scabiei var. hominis. Trans R Soc Trop Med Hyg. 2000 Jan-Feb;94(1):92-6.
- Weill A, Bernigaud C, Mokni M, Gil S, Elefant E, Chosidow O. Scabies-infested pregnant women: A critical therapeutic challenge. PLoS Negl Trop Dis 15(1) 2021: e0008929.
- Thomas C, Coates SJ, Engelmand D, Chosidow O, Chang AY. Ectoparasites: Scabies. J AM Acad Dermatol. 2020 Mar;82(3):533-548. Epub 2019 jul 13.