Onderbouwing bij LCI-richtlijn Rabiës
Rabiësinfecties bij de mens: diersoort van blootstelling
Aanbevelingen
In de richtlijn kan in de paragraaf Dierlijke reservoirs worden opgenomen dat honden de belangrijkste bron van lyssavirusinfecties bij de mens wereldwijd zijn (>85%) en het primaire reservoir vormen voor rabiësinfecties bij de mens. Ook kan in de paragraaf Besmettingsweg worden opgenomen dat beten de voornaamste route van blootstelling zijn. De bevindingen uit de literatuur sluiten aan bij het huidige beleid in de richtlijn, waarbij incidenten met minimale blootstelling aan speeksel van zoogdieren (zoals krabben, of likken over oppervlakkig beschadigde huid) als type II-blootstelling worden beoordeeld en een postexpositievaccinatieserie volstaat.
Van bewijs naar aanbeveling (overwegingen)
Kwaliteit van het bewijs
Er zijn weinig studies die aan de uitgangsvraag voldeden, met een lage bewijskracht omdat het om observationeel onderzoek gaat. De meeste geïncludeerde studies betroffen retrospectieve studies, waarbij de verzamelde informatie over de blootstelling (diersoort van blootstelling en type blootstelling) van humane rabiësgevallen veelal niet compleet was. Ook was de dataverzameling soms afhankelijk van de herinnering van familieleden/naasten en daardoor mogelijk minder betrouwbaar. Doordat rabiës niet altijd wordt herkend en/of gebruik wordt gemaakt van traditionele geneeskunde – met name in rurale gebieden – betreft het aantal humane rabiësgevallen gerapporteerd in de studies waarschijnlijk een onderschatting. De studies waren zeer heterogeen: de beschreven bevestigde humane gevallen vonden in verschillende landen plaats en de studies verzamelden en rapporteerden de data op verschillende wijze.
Aanvullende literatuur en internationale richtlijnen
De (World Health Organization) beschrijft in verschillende bronnen dat humane rabiësinfecties primair worden veroorzaakt door honden, in de meeste gevallen na een beet waarbij direct contact is met speeksel in de verwonding (WHO 2018a, 2018b, 2024, WHO 2025). Daarnaast kunnen ook vleermuizen zorgen voor RABV-besmettingen in bepaalde delen van de wereld, zoals in de VS (PAHO 2023, Udow 2013).
In het Verenigd Koninkrijk, België en Duitsland worden incidenten waarbij sprake is van minimale blootstelling aan speeksel (zoals krabben of likken over oppervlakkig beschadigde huid) beoordeeld als type II-blootstelling, in deze gevallen wordt geen rabiës immunoglobuline (RIG) toegediend (Agentschap Zorg & Gezondheid 2022, RKI 2022, UKHSA 2024).
Expert opinion en de praktische vertaling naar Nederlandse situatie
Experts uit de rabiëswerkgroep geven aan dat contact met speeksel via een diepe verwonding, zoals een beet, waarschijnlijk inderdaad de voornaamste besmettingsroute is. Hierbij kan wel sprake zijn van bias: een (honden)beet wordt waarschijnlijk gemakkelijker onthouden en daardoor mogelijk vaker gerapporteerd door naasten van de patiënt/overledene (die meestal zelf niet (meer) aanspreekbaar is). Daarnaast wordt rabiës mogelijk niet altijd herkend, zie ook hierboven bij de bespreking van de algehele kwaliteit van het bewijs. Van humane rabiësgevallen met vleermuizen als diersoort van blootstelling is wel al langer bekend dat overdracht ook via oppervlakkig contact kan plaatsvinden. In het huidige beleid (zoals per juni 2024 opgenomen in de richtlijn) worden incidenten met een minimale blootstelling aan speeksel, zoals krabben of likken over oppervlakkig beschadigde huid, als type II-blootstelling beoordeeld (tenzij er bevestiging of een sterke verdenking is dat het dier daadwerkelijk rabiës heeft). Dit betekent dat een postexpositievaccinatieserie volstaat en RIG niet is geïndiceerd. Een uitgebreide toelichting bij dit beleid, opgesteld ten tijde van de invoering in 2024, staat onderaan deze bijlage.
Methode
Uitgangsvraag
- Wat is bij personen wereldwijd met een bevestigde lyssavirusinfectie of klinische verschijnselen van rabiës, bekend over de diersoort waardoor zij besmet zijn geraakt? Wat is de proportie humane besmettingen per diersoort van blootstelling voor:
- Honden
- Katten
- Vleermuizen
- Andere zoogdieren
Daarbij ook een overzicht geven van: - Het soort blootstelling (een beet, krab, lik of ander contact met speeksel van een dier)
- Geografische locatie
Om de uitgangsvraag te onderzoeken is gezocht naar observationele studies naar personen (wereldwijd) met bevestigde lyssavirusinfecties of klinische verschijnselen van rabiës, waarbij het (vermoede) dier van blootstelling en/of het type blootstelling bekend/vermeld was. Zie de annex voor de gehanteerde selectiecriteria. Omdat deze onderzoeksvraag niet gericht is op een interventie, is er geen (patient, intervention, comparison, outcome) opgesteld. Ook is om die reden geen gebruikgemaakt van GRADE. De geïdentificeerde literatuur is systematisch geselecteerd en beoordeeld. Vervolgens zijn de uitkomsten narratief samengevat en zijn conclusies geformuleerd. De vertaling van de resultaten naar de praktijk wordt besproken bij ‘Overwegingen’.
Zoekactie
Voor deze uitgangsvraag is een zoekactie uitgevoerd in Medline en Embase naar Engelstalige artikelen gepubliceerd tussen 1 januari 2010 en 19 februari 2024. Aanvullend is gezocht naar reviews gepubliceerd voor 2010. Zie de annex voor de volledige zoekstrategie.
Resultaten
Resultaat zoekactie
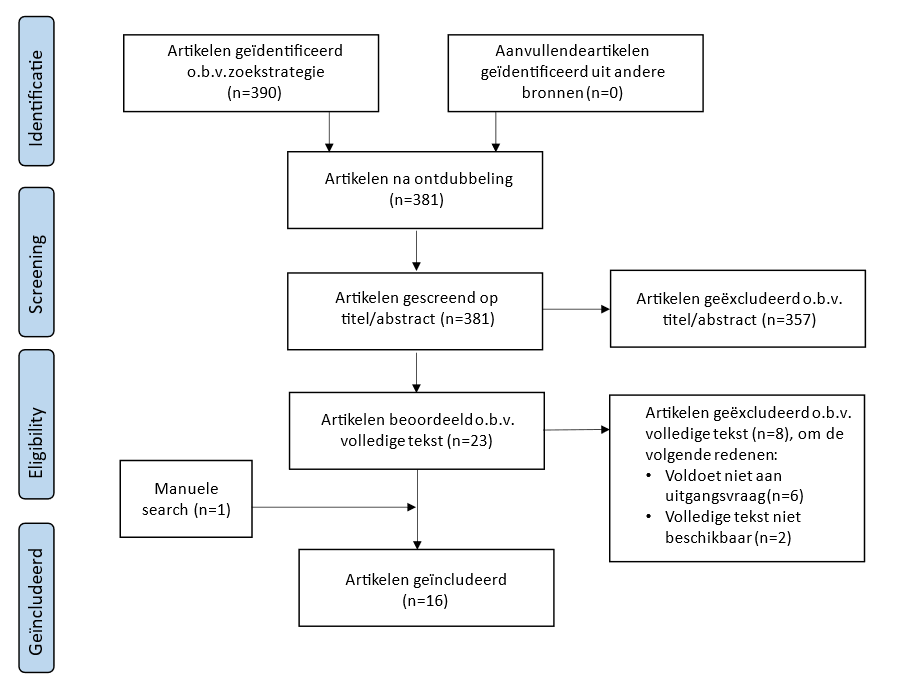
De zoekactie leverde in totaal 381 unieke artikelen op (waaronder 16 reviews gepubliceerd voor 2010).Na het beoordelen van de resultaten op titel en abstract, zijn 23 referenties geselecteerd voor de beoordeling op basis van het volledige artikel. Na de beoordeling van de volledige tekst zijn 16 artikelen geïncludeerd voor de uitgangsvraag en samengevat – waaronder 1 artikel uit de referentielijst van de gevonden artikelen. Zie de annex voor de flowchart van de selectie met exclusietabel, tabel met studiekarakteristieken en kwaliteitsbeoordeling.
Samenvatting literatuur
Er waren relatief weinig studies beschikbaar over mensen met een bevestigde lyssavirusinfectie of klinische verschijnselen van rabiës waarbij informatie over de diersoort van blootstelling bekend was. Uit de 16 studies die wel geïncludeerd konden worden, kwam naar voren dat in het overgrote deel (85-100%) van de humane rabiësgevallen de overdracht van het virus werd veroorzaakt door een hond. Tussen 0-6% van de gevallen werd veroorzaakt door blootstelling aan een kat. Bij een nog kleiner deel van de beschreven gevallen was de vermoede oorzaak blootstelling aan een wild dier. In geen van de in deze studies beschreven gevallen was er sprake van blootstelling aan een vleermuis. De algehele kwaliteit van het bewijs was laag en er was mogelijk sprake van vertekening in de studies, zie hiervoor de Overwegingen. Hoewel in de meeste studies werd gesproken over ‘beten’, was niet altijd duidelijk of het type blootstelling ook daadwerkelijk was onderzocht/hier informatie over beschikbaar was. Vaak ontbraken details over het type blootstelling en ook was dit op basis van de beschikbare literatuur niet uit te splitsen per diersoort. In deze tabel zijn de uitkomsten samengevat:
Tabel Diersoort en type blootstelling van humane rabiësgevallen
Conclusies
Conclusie | Bewijskracht |
|---|---|
Uit het beperkt aantal gevonden studies waarin de (vermoede) diersoort van blootstelling vermeld was kwam naar voren dat het overgrote deel van de beschreven humane rabiësgevallen veroorzaakt werd door een hond (85-100%) en een klein deel door een kat (0-6%). Bij een nog kleiner deel van de beschreven gevallen was de (vermoede) oorzaak blootstelling aan een wild dier en bij geen van de in deze studies beschreven gevallen was er sprake van blootstelling aan een vleermuis. De hier beschreven humane rabiësgevallen werden vooral veroorzaakt door een beet, een veel kleiner aandeel door krabben of ander contact, maar hier was weinig gedetailleerde informatie over beschikbaar. Ook was op basis van beschikbare literatuur het aantal beten of krabben niet te specificeren per diersoort. | Zeer laag |
Literatuur
- Agentschap Zorg & Gezondheid. Richtlijn infectieziektebestrijding Vlaanderen – Rabiës. 2022. Beschikbaar via: https://www.zorg-en-gezondheid.be/sites/default/files/2022-04/Rabies_2019.pdf.
- Aklilu M, Tadele W, Alemu A, Abdela S, Getahun G, Hailemariam A, et al. Situation of Rabies in Ethiopia: A Five-Year Retrospective Study of Human Rabies in Addis Ababa and the Surrounding Regions. Journal of Tropical Medicine. 2021;2021. https://doi.org/10.1155/2021/6662073
- Bizri A, Alawieh A, Ghosn N, Berry A, Musharrafieh U. Challenges facing human rabies control: The Lebanese experience. Epidemiology and Infection. 2014;142(7):1486-94. https://doi.org/10.1017/s0950268813002392
- Dimaano EM, Scholand SJ, Alera MTP, Belandres DB. Clinical and epidemiological features of human rabies cases in the Philippines: A review from 1987 to 2006. International Journal of Infectious Diseases. 2011;15(7):e495-e9. https://doi.org/10.1016/j.ijid.2011.03.023
- Gautret P, Diaz-Menendez M, Goorhuis A, Wallace RM, Msimang V, Blanton J, et al. Epidemiology of rabies cases among international travellers, 2013-2019: A retrospective analysis of published reports. Travel medicine and infectious disease. 2020:101766. https://doi.org/10.1016/j.tmaid.2020.101766
- Guzman FD, Iwamoto Y, Saito N, Salva EP, Dimaano EM, Nishizono A, et al. Clinical, epidemiological, and spatial features of human rabies cases in Metro Manila, the Philippines from 2006 to 2015. PLOS Neglected Tropical Diseases. 2022;16(7):e0010595. https://doi.org/10.1371/journal.pntd.0010595
- Hossain M, Ahmed K, Bulbul T, Hossain S, Rahman A, Biswas MNU, et al. Human rabies in rural Bangladesh. Epidemiology and Infection. 2012;140(11):1964-71. https://doi.org/10.1017/s095026881100272x
- Hossain M, Bulbul T, Ahmed K, Ahmed Z, Salimuzzaman M, Haque MS, et al. Five-year (January 2004-December 2008) surveillance on animal bite and rabies vaccine utilization in the Infectious Disease Hospital, Dhaka, Bangladesh. Vaccine. 2011;29(5):1036-40. https://doi.org/10.1016/j.vaccine.2010.11.052
- Mani RS, Anand AM, Madhusudana SN. Human rabies in India: An audit from a rabies diagnostic laboratory. Tropical Medicine and International Health. 2016;21(4):556-63. https://doi.org/10.1111/tmi.12669
- Muyila DI, Aloni MN, Lose-Ekanga MJ, Nzita JM, Kalala-Mbikay A, Bongo HL, et al. Human rabies: A descriptive observation of 21 children in Kinshasa, The democratic republic of Congo. Pathogens and Global Health. 2014;108(7):317-22. https://doi.org/10.1179/2047773214y.0000000161
- PAHO. Report on the Situation of Rabies in the Americas 2017-2022. 2023. Beschikbaar via: https://iris.paho.org/bitstream/handle/10665.2/59306/redipra17inform-eng.pdf?sequence=6.
- Qi L, Su K, Shen T, Tang W, Xiao B, Long J, et al. Epidemiological characteristics and post-exposure prophylaxis of human rabies in Chongqing, China, 2007-2016. BMC Infectious Diseases. 2018;18(1). https://doi.org/10.1186/s12879-017-2830-x
- RKI. Tollwut RKI-Ratgeber. 2022. Beschikbaar via: https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Tollwut.html#doc2392880bodyText.
- Salahuddin N, Gohar MA, Jamali S, Qureshi MA, Baig-Ansari N. Analysis of human rabies deaths reported at two hospitals in Karachi, Pakistan: A call to save lives by reforming rabies prevention facilities. Transactions of the Royal Society of Tropical Medicine and Hygiene. 2023;117(7):479-84. https://doi.org/10.1093/trstmh/trad004
- Salomão C, Nacima A, Cuamba L, Gujral L, Amiel O, Baltazar C, et al. Epidemiology, clinical features and risk factors for human rabies and animal bites during an outbreak of rabies in Maputo and Matola cities, Mozambique, 2014: Implications for public health interventions for rabies control. PLoS Neglected Tropical Diseases. 2017;11(7). https://doi.org/10.1371/journal.pntd.0005787
- Suraweera W, Morris SK, Kumar R, Warrell DA, Warrell MJ, Jha P. Deaths from Symptomatically Identifiable Furious Rabies in India: A Nationally Representative Mortality Survey. PLoS Neglected Tropical Diseases. 2012;6(10). https://doi.org/10.1371/journal.pntd.0001847
- Susilawathi NM, Darwinata AE, Dwija IBNP, Budayanti NS, Wirasandhi GAK, Subrata K, et al. Epidemiological and clinical features of human rabies cases in Bali 2008-2010. BMC Infectious Diseases. 2012;12. https://doi.org/10.1186/1471-2334-12-81
- Tiembré I, Broban A, Bénié J, Tetchi M, Druelles S, L’Azou M. Human rabies in Côte d'Ivoire 2014-2016: Results following reinforcements to rabies surveillance. PLoS Neglected Tropical Diseases. 2018;12(9). https://doi.org/10.1371/journal.pntd.0006649
- Udow SJ, Marrie RA, Jackson AC. Clinical features of dog- and bat-acquired rabies in humans. Clin Infect Dis. 2013;57(5):689-96. https://doi.org/10.1093/cid/cit372
- UKHSA. Rabies post-exposure treatment: management guidelines. 2024. Beschikbaar via: https://www.gov.uk/government/publications/rabies-post-exposure-prophylaxis-management-guidelines.
- Weyer J, Dermaux-Msimang V, Grobbelaar A, le Roux C, Moolla N, Paweska J, et al. Epidemiology of human rabies in South Africa, 2008 - 2018. South African Medical Journal. 2020;110(9):877-81. https://doi.org/10.7196/SAMJ.2020.v110i9.14324
- (World Health Organization). WHO Expert Consultation on Rabies. Genève; 2018a. Beschikbaar via: https://www.who.int/publications/i/item/WHO-TRS-1012.
- WHO. Rabies vaccines: WHO position paper - April 2018. Genève; 2018b. Beschikbaar via: https://iris.who.int/bitstream/handle/10665/272372/WER9316-201-219.pdf?sequence=1.
- WHO. Rabies 2024. Beschikbaar via: https://www.who.int/data/gho/data/themes/topics/rabies. Geraadpleegd op 6 november 2024.
- WHO. Rabies Bulletin Europe 2025. Beschikbaar via: https://www.who-rabies-bulletin.org/site-page/epidemiology-rabies. Geraadpleegd op 22 januari 2025
Addendum: zoekstrategie en extra informatie literatuuronderzoek
Uitgangsvraag
- Wat is bij personen wereldwijd met een bevestigde lyssavirusinfectie of klinische verschijnselen van rabiës bekend over de diersoort waaraan zij blootgesteld waren? Wat is de proportie humane besmettingen per diersoort van blootstelling voor:
- Honden
- Katten
- Vleermuizen
- Andere zoogdieren
Daarbij ook een overzicht geven van: - Het soort blootstelling (een beet, krab, lik of ander contact met speeksel van een dier)
- Geografische locatie
Methode
Zoekactie
| No. | Query | Results |
|---|---|---|
| #26 | #25 AND ([cochrane review]/lim OR [systematic review]/lim OR [meta analysis]/lim OR [review]/lim OR 'review':ti) | 19 |
| #25 | #23 AND [<1966-2010]/py | 227 |
| #24 | #23 AND [2010-2024]/py | 371 |
| #23 | #22 AND ([article]/lim OR [article in press]/lim OR [review]/lim) | 581 |
| #22 | #16 AND #21 | 740 |
| #21 | #17 OR #18 OR #19 OR #20 | 72486 |
| #20 | 'bites and stings'/exp/mj OR 'dog bite'/exp OR 'cat bite'/exp OR 'skin injury'/exp/mj | 59383 |
| #19 | ('bite*' NEAR/2 ('dog' OR 'dogs' OR 'cat' OR 'cats' OR 'raccoon*' OR 'fox' OR 'foxes' OR 'bat' OR 'bats')):ti | 1489 |
| #18 | 'bite*':ti OR 'scratch*':ti OR 'animal attack*':ti OR 'animal exposur*':ti | 20666 |
| #17 | ('expos*' NEAR/2 ('bite*' OR 'scratch*' OR 'incident*' OR 'animal*')):ti | 953 |
| #16 | #13 OR #15 | 7531 |
| #15 | #11 AND #14 | 5750 |
| #14 | 'human'/exp OR 'human*':ti OR [humans]/lim | 27424778 |
| #13 | #11 NOT #12 | 7412 |
| #12 | [animals]/lim NOT [humans]/lim | 6463571 |
| #11 | #8 OR #10 | 12299 |
| #10 | #7 AND #9 | 374 |
| #9 | 'disease burden'/exp/mj OR 'monitoring'/exp/mj OR 'epidemiological data'/exp/mj OR 'epidemiology'/exp/mj | 963606 |
| #8 | #6 AND #7 | 12270 |
| #7 | 'rabies'/exp/mj OR 'lyssavirus'/exp/mj OR 'rabies vaccine'/exp/mj | 14676 |
| #6 | #3 OR #4 OR #5 | 13186 |
| #5 | (('rabies*' OR 'lyssavir*' OR 'lyssa-vir*') NEAR/4 ('surveill*' OR 'epidemio*' OR 'burden' OR 'incidenc*' OR 'prevalenc*' OR 'monitor*')):ti | 594 |
| #4 | (('rabies*' OR 'lyssavir*' OR 'lyssa-vir*') NEAR/4 ('diagnos*' OR 'confirm*')):ti | 400 |
| #3 | #1 NOT #2 | 13129 |
| #2 | (('rabies*' OR 'lyssavirus*' OR 'lyssa-virus*') NEAR/3 'suspect*'):ti,ab | 286 |
| #1 | 'rabies*':ti OR 'lyssavir*':ti OR 'lyssa-vir*':ti | 13396 |
Selectiecriteria
De studies moesten aansluiten op de uitgangsvraag. Alleen artikelen over personen met een bevestigde lyssavirusinfectie en/of klinische verschijnselen van rabiës werden geselecteerd. De (vermoede) dierlijke bron moest vermeld staan in het artikel.
Resultaat
Selectie
Exclusietabel
| Auteur | Reden voor exclusie |
|---|---|
| Abdulmoghni 2021 | Voldoet niet aan uitgangsvraag
|
| Devleesschauwer 2016 | Voldoet niet aan uitgangsvraag |
| Fooks 2017 | Voldoet niet aan uitgangsvraag |
| Hikufe 2019 | Voldoet niet aan uitgangsvraag |
| Horton 2013 | Voldoet niet aan uitgangsvraag
|
| Ruan 2017 | Voldoet niet aan uitgangsvraag |
| Shi-Gang 2023 | Volledige tekst niet beschikbaar |
| Wang 2010 | Volledige tekst niet beschikbaar |
Tabel met studiekarakteristieken
| Studie | Setting | Populatie | Uitkomsten | Bijzonderheden en limitaties (risk of bias) |
|---|---|---|---|---|
Aklilu 2021 Retrospectieve studie | Ethiopian Public Health Institute, Ethiopië |
|
|
|
Bizri 2014 Retrospectieve studie | Libanon |
|
|
|
Dimaano 2011 Retrospectieve studie | San Lazaro Hospital, Filipijnen |
|
|
|
Gautret 2020 Literatuurreview | Wereldwijd |
|
|
|
Hossain 2011 Retrospectieve studie | Infectious Disease Hospital, Dhaka, Bangladesh |
|
|
|
Hossain 2012 Cross-sectionele studie | Bangladesh |
|
|
|
Guzman 2022 Retrospectieve studie | San Lazaro Hospital, Filipijnen |
|
|
|
Mani 2016 Retrospectieve studie | 11 staten in India |
|
|
|
Muyila_2014 Retrospectieve studie | Pediatrics Department of General Reference hospital of Kinshasa, Congo |
|
|
|
Qi 2018 Surveillance studie | Chongqing, China |
|
|
|
Salahuddin 2023 Retrospectieve studie | 2 ziekenhuizen in Karachi, Pakistan |
|
|
|
Salomao 2017 Retrospectieve studie | Maputo & Matola, Mozambique |
|
| |
Suraweera 2012 Retrospectieve studie
| India (6.671 random geselecteerde Sample Registration System (SRS) units (elk bestaan-de uit 150 huishoudens) |
|
|
|
Susilawathi 2012 | Bali, Sanglah General Hospital in Denpasar & 2 lokale ziekenhuizen in Buleleng en Tabanan |
|
|
|
Tiembré 2018 Prospectieve studie | Ivoorkust |
|
| |
Weyer 2020 Retrospectieve studie | Zuid-Afrika
|
|
| Retrospectieve studie; niet alle informatie was beschikbaar/ compleet |
Effectiviteit MARIG
Aanbevelingen
Door het dodelijke verloop van rabiës bij mensen is het advies om zo snel mogelijk na blootstelling te starten met een postexpositiebehandeling, waaronder de toediening van (menselijke anti rabies immunoglobulinen) bij type III-verwondingen (indien blootgestelde niet of niet volledig is gevaccineerd). De aanbevelingen in de huidige richtlijn volgen daarmee het advies van de (World Health Organization). Er is geen literatuur gevonden over de effectiviteit van MARIG; dit betreft een kennislacune.
Van bewijs naar aanbeveling (overwegingen)
Voor- en nadelen van de maatregel en de kwaliteit van het bewijs
Uit het literatuuronderzoek zijn geen artikelen naar voren gekomen die antwoord geven op de (patient, intervention, comparison, outcome)-geformuleerde uitgangsvraag. De kwaliteit van het bewijs is daarom niet te beoordelen. Overige relevante literatuur en internationale adviezen over het (op indicatie) toedienen van (menselijke anti rabies immunoglobulinen) (inclusief voor- en nadelen) worden hieronder beschreven.
Aanvullende literatuur en internationale richtlijnen
Bij het literatuuronderzoek zijn alleen – veelal retrospectieve - studies gevonden over de behandeling van personen met een blootstellingsincident aan een (vermoedelijk of mogelijk) rabide dier en de uitkomst hiervan. Doordat er meestal meerdere maatregelen tegelijk werden toegepast en daarnaast een controlegroep ontbrak, is het niet mogelijk om op basis van deze studies een conclusie te trekken over de effectiviteit van de verschillende maatregelen en het additionele effect van MARIG. De informatie over de blootstelling en de postexpositiebehandeling in deze studies was bovendien niet in alle gevallen compleet, terwijl vele daaraan gerelateerde factoren uiteindelijk bepalen of een blootstelling tot rabiës leidt: het betrokken dier, het soort blootstelling (beet, krab etc.), aantallen en plek(ken) van verwonding(en), de toegepaste postexpositiebehandeling (wondreiniging/vaccinatie/rabiësimmunoglobulinen (RIG), inclusief hoe de wond is gereinigd, welk vaccin is gebruikt, hoeveel vaccinaties er zijn toegediend, welke RIG is gebruikt – humaan of equine - en of dit correct/zo snel mogelijk na blootstelling is toegediend) en eigenschappen van de blootgestelde (bijv. wel/niet immuungecompromitteerd).
Verschillende dierstudies uit de jaren ’30 – naar voren gekomen uit de referentielijsten van de beoordeelde studies voor de PICO-geformuleerde uitgangsvraag - toonden aan dat anti-rabiësserum de incubatietijd verlengde en bijdroeg aan de overleving. Latere studies lieten zien dat een combinatie van anti-rabiësserum en vaccinatie in verschillende diermodellen effectiever was dan vaccinatie of serum alleen (Both 2012). De eerste studies in mensen, waaronder een studie onder een aantal mensen gebeten door dezelfde rabide wolf, bevestigden dit (Habel 1957, Habel 1955).
Een studie naar doorbraakinfecties (personen die rabiës ontwikkelden ondanks (postexpositieprofylaxe)) liet zien dat doorbraakinfecties weinig voorkomen, en dat in de helft van de geïdentificeerde gevallen (vermoedelijk) sprake was van het niet correct uitvoeren van de postexpositiebehandeling, bijvoorbeeld inadequate wondreiniging (Whitehouse 2023).
Hoewel data uit landen waar rabiës endemisch is laat zien dat >99% van de blootgestelde personen overleeft indien er sprake is van onmiddellijke en zorgvuldige wondreiniging plus directe en een afgemaakte postexpositievaccinatieserie, wordt in internationale adviezen vanwege de ernst van de ziekte (rabiës kent vrijwel altijd een dodelijke afloop) op indicatie aanvullend de toediening van RIG geadviseerd. Het tijdig geven van RIG na blootstelling neutraliseert rabiësvirus rondom het wondbed, voordat het postexpositievaccin antistofvorming induceert (WHO 2018b). MARIG wordt in het algemeen goed verdragen; er is geen contra-indicatie voor het gebruik van rabiësimmunoglobulinen. De (World Health Organization) adviseert om zo spoedig mogelijk na een type II- of type III-blootstelling te starten met een postexpositiebehandeling, bestaande uit het reinigen van de wond en vaccinatie en bij type III-verwonding ook RIG (WHO 2018a). Indien de blootgestelde voor de blootstelling een volledige vaccinatieserie heeft gehad, is toediening van RIG niet nodig. Ook in het Verenigd Koninkrijk wordt de toediening van RIG geadviseerd in aanvulling op postexpositievaccinatie bij type III-blootstellingen, indien de blootgestelde voor blootstelling niet of niet volledig is gevaccineerd (UKHSA 2024). Een nadeel van het toedienen van MARIG betreft de hoge kosten, zie ook hieronder.
Waarden en voorkeuren van patiënt/burger
De verwachting is dat er weinig variatie is tussen waarden en voorkeuren van burgers ten aanzien van MARIG: het risico om aan rabiës te overlijden zal zwaarder wegen dan iedere andere overweging.
Kosten(effectiviteit)
MARIG is een zeer kostbaar en schaars product. De kosten vallen onder de Basisverzekering (minus het eigen risico). Sinds juni 2024 is de beoordeling van krabben/likken met minimale blootstelling aan speeksel gewijzigd van een type III- naar een type II-verwonding (zie de toelichting onderaan deze onderbouwing). Dit leidt naar verwachting tot een reductie in gemaakte kosten voor de patiënt, minder kosten voor repatriëring en meer doelmatige inzet (en daarmee ook kosten) van de geraadpleegde professionals.
Gelijkheid; aanvaardbaarheid; haalbaarheid
De maatregel is aanvaardbaar voor burgers; er zijn geen ethische bezwaren. Ook is de maatregel haalbaar, het (op indicatie) toedienen van MARIG is conform het huidige beleid.
Methode
Uitgangsvraag
Wat is de effectiviteit van (menselijke anti rabies immunoglobulinen) in aanvulling op postexpositievaccinatie bij personen die blootgesteld zijn aan een bevestigd rabide zoogdier?
(patient, intervention, comparison, outcome)
Om antwoord te krijgen op deze vraag is aan de hand van onderstaande PICO in de literatuur gezocht naar artikelen over de effectiviteit van MARIG ten opzichte van alleen postexpositie-vaccinatie bij personen die zijn blootgesteld aan een bevestigd rabide zoogdier ten aanzien van het optreden van humane rabiës:
- P: personen die zijn blootgesteld aan een bevestigd rabide zoogdier
- I: postexpositie-vaccinatie + MARIG
- C: postexpositie-vaccinatie
- O: aantal gevallen van humane rabiës
Zoekactie
Voor deze uitgangsvraag is een zoekactie uitgevoerd in Medline en Embase naar Engelstalige artikelen gepubliceerd tot 9 februari 2024. Zie de annex voor de verrichte zoekactie en gehanteerde selectiecriteria.
Resultaten
Resultaat zoekactie
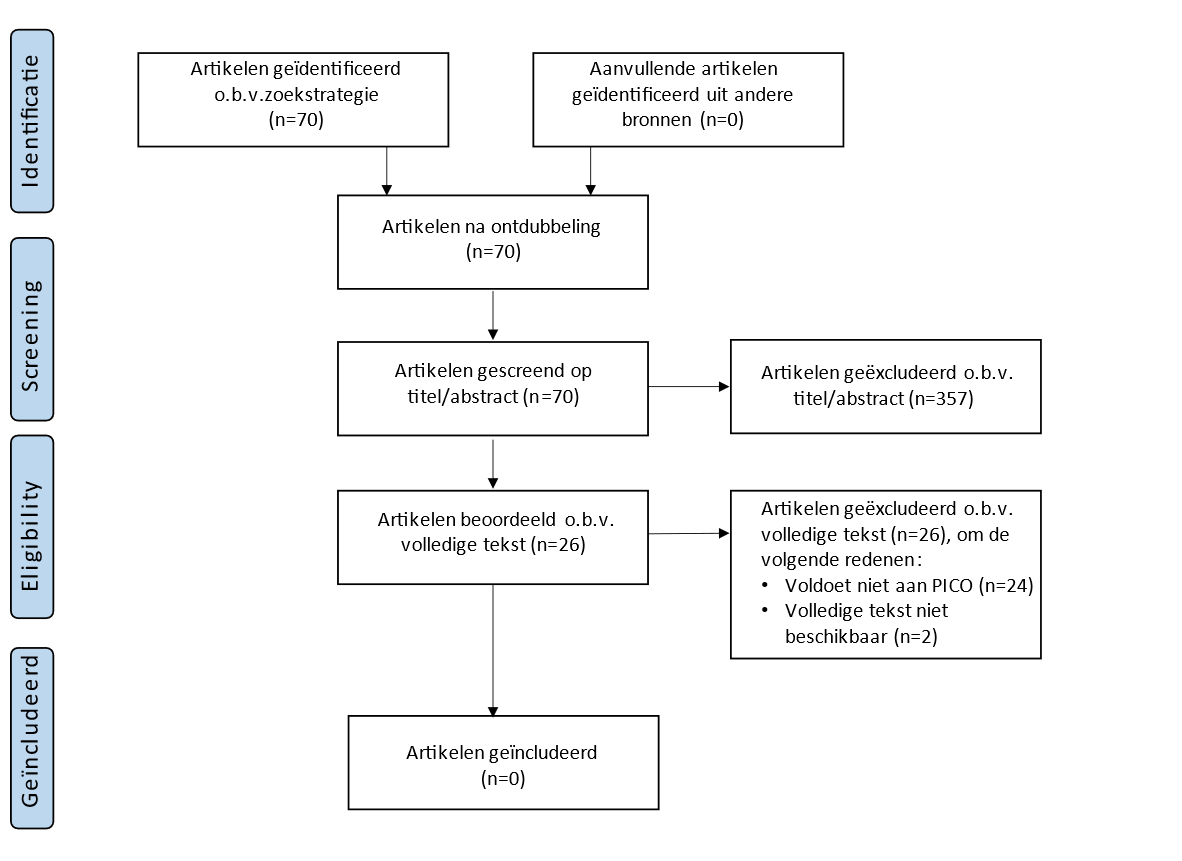
De zoekactie leverde in totaal 70 resultaten op. Na het beoordelen van de resultaten op titel en abstract, zijn 26 referenties geselecteerd voor de beoordeling op basis van het volledige artikel. Na de beoordeling van de volledige tekst zijn geen artikelen geïncludeerd voor de (patient, intervention, comparison, outcome)-geformuleerde uitgangsvraag.
Samenvatting literatuur
De zoekactie leverde geen resultaten op voor de PICO-geformuleerde uitgangsvraag. Hierdoor kon het bewijs niet beoordeeld worden. Aspecten die zijn meegewogen bij de vertaling naar de richtlijn/praktijk worden besproken onder ‘Overwegingen’.
Conclusies
Er is geen literatuur gevonden die antwoord geeft op de (patient, intervention, comparison, outcome)-geformuleerde uitgangsvraag.
Conclusie | Bewijskracht |
|---|---|
Het is niet bekend wat de effectiviteit is van het toedienen van (menselijke anti rabies immunoglobulinen) in aanvulling op postexpositievaccinatie bij personen die blootgesteld zijn aan een bevestigd rabide zoogdier. | Niet te beoordelen |
Literatuur
- Both L, Banyard AC, van Dolleweerd C, Horton DL, Ma JK, Fooks AR. Passive immunity in the prevention of rabies. Lancet Infect Dis. 2012;12(5):397-407. https://doi.org/10.1016/s1473-3099(11)70340-1
- Habel K. Rabies prophylaxis in man. Public Health Rep (1896). 1957;72(8):667-73.
- Habel K, Koprowski H. Laboratory data supporting the clinical trial of anti-rabies serum in persons bitten by a rabid wolf. Bull World Health Organ. 1955;13(5):773-9.
- UKHSA. Rabies post-exposure treatment: management guidelines. 2024. Beschikbaar via: https://www.gov.uk/government/publications/rabies-post-exposure-prophylaxis-management-guidelines.
- Whitehouse ER, Mandra A, Bonwitt J, Beasley EA, Taliano J, Rao AK. Human rabies despite post-exposure prophylaxis: a systematic review of fatal breakthrough infections after zoonotic exposures. The Lancet Infectious Diseases. 2023;23(5):e167-e74. https://doi.org/http://dx.doi.org/10.1016/S1473-3099(22)00641-7
- (World Health Organization). WHO Expert Consultation on Rabies. Genève; 2018a. Beschikbaar via: https://www.who.int/publications/i/item/WHO-TRS-1012.
- WHO. Rabies vaccines: WHO position paper - April 2018. Genève; 2018b. Beschikbaar via: https://iris.who.int/bitstream/handle/10665/272372/WER9316-201-219.pdf?sequence=1
Toelichting beleid voor blootstelling door krabben en likken
In juni 2024 is de beoordeling van het type blootstelling aan het rabiësvirus aangepast. De mate van blootstelling aan speeksel is daarbij leidend geworden voor het beoordelen van het type blootstelling bij incidenten met zoogdieren. Deze beoordeling is onderdeel van de risicobeoordeling die het postexpositiebeleid bepaalt. Hieronder wordt een toelichting op de beleidswijziging gegeven.
Het aandeel van krabben aan humane rabiëscasuïstiek is beperkt ten opzichte van het aandeel van (multipele) beten. Bij krabben is sprake van indirecte blootstelling aan een geringe hoeveelheid speeksel via de nagels van een zoogdier. De kans dat op deze manier overdracht van RABV optreedt is aanzienlijk kleiner dan na een diepe beet (Ghosh 2020, Rana 2020), waarbij direct contact met speeksel optreedt in een verwonding. In het Verenigd Koninkrijk is reeds ervaring met dit beleid bij krabwonden (UKHSA 2024).
In het Verenigd Koninkrijk, België en Duitsland wordt likken over oppervlakkig beschadigde huid reeds als type II-blootstelling beoordeeld (UKHSA 2024, Agentschap Zorg & Gezondheid 2022, RKI 2022). Uit recent experimenteel onderzoek op muizen (bij een klein aantal dieren, 6 per groep) trad na inoculatie van RABV in artificiële, oppervlakkige verwonding (type II) geen klinische infectie met RABV op (Kroh 2025). Dit bevestigt eveneens het beeld dat de kans op infectie met RABV na blootstelling van een oppervlakkige verwonding zoals een opengekrabde insectenbeten of wondkorst, waarschijnlijk kleiner is dan bij een diepe verwonding via een beet.
In aanvulling op bovenstaande inhoudelijke argumenten, adviseert de (World Health Organization) (2018) om bij schaarste van RIG prioriteit te geven aan type III-blootstellingen met multipele verwondingen, diepe verwondingen of beten in hoog geïnnerveerde delen van het lichaam zoals hoofd, nek en handen, aan patiënten met een immuundeficiëntie en bij blootstelling aan bevestigd rabide dieren. In veel landen waar rabiës endemisch is en RIG schaars, wordt deze prioritering (noodgedwongen) gehanteerd. Daardoor bestaat (postexpositieprofylaxe) na incidenten met minimale speekselblootstelling frequent enkel uit postexpositievaccinatieserie. Dit leidt niet tot een toename van humane rabiëscasuïstiek als gevolg van therapiefalen (Gan 2023).
De (Landelijke Coördinatie Infectieziektebestrijding) en het (Landelijk Overleg Infectieziektebestrijding) vinden het daarom verantwoord om ook in Nederland incidenten met minimale blootstelling aan speeksel van zoogdieren, zoals krabben of likken over oppervlakkig beschadigde huid, als type II-verwonding te beoordelen. Daarom volstaat een postexpositievaccinatieserie en is RIG in principe niet (langer) geïndiceerd.
Geraadpleegde literatuur beleidswijziging juni 2024
- Agentschap Zorg & Gezondheid (2022). Richtlijn infectieziektebestrijding Vlaanderen – Rabiës. Beschikbaar via: https://www.departementzorg.be/nl/infectieziekte/rabies-hondsdolheid
- Gan, H., Hou, X., Wang, Y. et al. Global burden of rabies in 204 countries and territories from 1990 – 2019; results from the global burden of disease study 2019. International Journal of Infectious Diseases Volume 126, January 2023. https://doi.org/10.1016/j.ijid.2022.10.046
- Ghosh, S., Rana, M.S., Islam, M.K. et al. Trends and clinico-epidemiological features of human rabies cases in Bangladesh 2006–2018. Sci Rep 10, 2410, 2020. https://doi.org/10.1038/s41598-020-59109-w
- Kroh K, Rahmat R, Begeman L, van Greuningen LW, Schipper D, Ravensberg MF, et al. Exploring the role of infected keratinocytes during rabies virus infection. npj Viruses. 2025;3(1):53. https://doi.org/10.1038/s44298-025-00134-9
- Rana, S., Siddiqi U.R., Ghosh, S., et al. Epidemiological study of human rabies cases in Bangladesh through verbal autopsy. Volume 6, issue 11, November 2020. https://doi.org/10.1016/j.heliyon.2020.e05521
- RKI (2022). Tollwut RKI-Ratgeber. Beschikbaar via: https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Tollwut.html#doc2392880bodyText1
- UKHSA (2024) Rabies post-exposure treatment: management guidelines. Beschikbaar via: https://www.gov.uk/government/publications/rabies-post-exposure-prophylaxis-management-guidelines
- WHO (2018). Rabies vaccines: WHO position paper – April 2018. Beschikbaar via: https://www.who.int/publications/i/item/who-wer9316
Addendum: zoekstrategie en extra informatie literatuuronderzoek
Uitgangsvraag
Wat is de effectiviteit van (menselijke anti rabies immunoglobulinen) in aanvulling op postexpositievaccinatie bij personen die blootgesteld zijn aan een bevestigd rabide zoogdier?
Methode
Zoekactie
| No. | Query | Results |
|---|---|---|
| #23 | #17 AND #22 | 32 |
| #22 | #18 OR #19 OR #20 OR #21 | 3403017 |
| #21 | 'death'/exp OR 'death*':ti,ab | 2912926 |
| #20 | 'mortality'/exp OR 'mortalit*':ti,ab | 1991704 |
| #19 | 'fatality'/exp OR 'fatalit*':ti,ab OR 'fatal':ti | 155082 |
| #18 | 'mortality rate'/exp OR 'mortality rate*':ti,ab | 334808 |
| #17 | #12 AND #16 | 139 |
| #16 | #13 OR #14 OR #15 | 291 |
| #15 | 'imogam*' OR 'berirab*' | 68 |
| #14 | (('human*' NEAR/3 'rabies immunoglobulin*'):ti,ab) OR (('human*' NEAR/3 'rabies immuno-globulin*'):ti,ab) OR (('human*' NEAR/3 'rabies immune globulin*'):ti,ab) | 213 |
| #13 | ('hrig' OR 'marig') AND ('rabies'/exp OR 'rabies vaccine'/exp OR 'rabie*':ti,ab) | 120 |
| #12 | #10 AND #11 | 1754 |
| #11 | 'post exposure prophylaxis'/exp OR (('postexposure*' NEAR/3 ('prophyla*' OR 'vaccin*')):ti,ab) OR (('post exposure*' NEAR/3 ('prophyla*' OR 'vaccin*')):ti,ab) | 7789 |
| #10 | 'rabies'/exp OR 'rabie*':ti,ab | 20430 |
| #9 | #3 AND #8 | 40 |
| #8 | #4 OR #5 OR #6 OR #7 | 882126 |
| #7 | 'death'/exp/mj OR 'death*':ti | 467043 |
| #6 | 'mortality'/exp/mj OR 'mortalit*':ti | 279630 |
| #5 | 'fatality'/exp OR 'fatalit*':ti,ab OR 'fatal':ti | 155082 |
| #4 | 'mortality rate'/exp OR 'mortality rate*':ti,ab | 334808 |
| #3 | #1 AND #2 | 541 |
| #2 | 'post exposure prophylaxis'/exp/mj OR (('postexposure*' NEAR/3 ('prophyla*' OR 'vaccin*')):ti) OR (('post exposure*' NEAR/3 ('prophyla*' OR 'vaccin*')):ti) | 2385 |
| #1 | 'rabies'/exp/mj OR 'rabie*':ti | 14574 |
Selectiecriteria
De artikelen moesten voldoen aan de geformuleerde (patient, intervention, comparison, outcome). Beschrijvingen van een enkele casus werden niet meegenomen.
Resultaat
Selectie
Exclusietabel
| Auteur | Jaar | Titel | Reden voor exclusie |
|---|---|---|---|
| Audu 2019 | 2019 | Two fatal cases of rabies in humans who did not receive rabies postexposure prophylaxis in Nigeria | Voldoet niet aan PICO |
| Chua 2020 | 2020 | A Sarawak experience on the use of IPC ID (postexpositieprofylaxe) regimen in patients bitten by laboratory confirmed rabies animals | Conference abstract |
| Chutivongse 1990 | 1990 | Postexposure prophylaxis for rabies with antiserum and intradermal vaccination | Voldoet niet aan PICO |
| de Benedictis 2012 | 2012 | Fatal case of human rabies imported to Italy from India highlights the importance of adequate post-exposure prophylaxis, October 2011 | Voldoet niet aan PICO |
| Deshmukh 2011 | 2011 | Fatal rabies despite post-exposure prophylaxis | Voldoet niet aan PICO |
| Deshmukh 1999 | 1999 | Fatal rabies encephalitis despite post-exposure vaccination in a diabetic patient: a need for use of rabies immune globulin in all post-exposure cases | Volledige tekst niet beschikbaar |
| Eke 2015 | 2015 | Human rabies: still a neglected preventable disease in Nigeria | Voldoet niet aan PICO |
| Farahtaj 2014 | 2014 | Human rabies in Iran | Voldoet niet aan PICO |
| Gadekar 2014 | 2014 | Same dog bite and different outcome in two cases - Case report | Voldoet niet aan PICO |
| Gautret 2013 | 2013 | Epidemiology of urban dog-related injuries requiring rabies post-exposure prophylaxis in Marseille, France | Voldoet niet aan PICO |
| Giandini 2017 | 2017 | Role of a poison centre in the management of suspected rabies infections | Conference abstract |
| Hampson 2008 | 2008 | Rabies exposures, post-exposure prophylaxis and deaths in a region of endemic canine rabies | Voldoet niet aan PICO |
| Hobart-Porter 2021 | 2021 | Safety and efficacy of rabies immunoglobulin in pediatric patients with suspected exposure | Voldoet niet aan PICO |
| Holzbauer 2023 | 2023 | Fatal Human Rabies Infection with Suspected Host-Mediated Failure of Post-Exposure Prophylaxis Following a Recognized Zoonotic Exposure-Minnesota, 2021 | Voldoet niet aan PICO |
| Hwang 2020 | 2020 | Adherence to guideline recommendations for human rabies immune globulin patient selection, dosing, timing, and anatomical site of administration in rabies postexposure prophylaxis | Voldoet niet aan PICO |
| John 2005 | 2005 | Fatal rabies despite appropriate post-exposure prophylaxis [6] | Volledige tekst niet beschikbaar |
| Khazaei 2023 | 2023 | Epidemiologic Aspects of Animal Bite, Rabies, and Predictors of Delay in Post-exposure Prophylaxis: A National Registry-based Study in Iran | Voldoet niet aan PICO |
| Liu 2017 | 2017 | Improper wound treatment and delay of rabies post-exposure prophylaxis of animal bite victims in China: Prevalence and determinants | Voldoet niet aan PICO |
| Pal 2021 | 2021 | A Retrospective Study on Dog Bite Associated Rabies in Human and the Use of Post-Exposure Prophylaxis in Nepal During 2008 to 2017 | Voldoet niet aan PICO |
| Quiambao 2009 | 2009 | Rabies post-exposure prophylaxis with purified equine rabies immunoglobulin: One-year follow-up of patients with laboratory-confirmed category III rabies exposure in the Philippines | Voldoet niet aan PICO |
| Rasooli 2020 | 2020 | Investigating Possible Etiologies of Post-Exposure Prophylaxis Failure and Deaths From Rabies Infection: Case Reports | Voldoet niet aan PICO |
| Shill 1987 | 1987 | Fatal rabies encephalitis despite appropriate post-exposure prophylaxis: A case report | Voldoet niet aan PICO |
| Tomasiewicz 2006 | 2006 | Post-exposure anti-rabies prophylaxis in Lublin province (eastern Poland) in 2004-2005 | Voldoet niet aan PICO |
| Wang 2019 | 2019 | Post-exposure prophylaxis vaccination rate and risk factors of human rabies in mainland China: A meta-analysis | Voldoet niet aan PICO |
| Whitehouse 2023 | 2023 | Human rabies despite post-exposure prophylaxis: a systematic review of fatal breakthrough infections after zoonotic exposures | Voldoet niet aan PICO |